Macro TSH como causa de hipotiroidismo refractario. A propósito de dos casos clínicos
Francisca Aguilera J.1,2, María Aranis E.1,2, Catalina Bravo M.1,2, Daniela Coca R.1,3, Victoria Novik A.1,4, Gina Véliz C.5, María Campodónico G.6
Macro TSH as a cause of refractory hypothyroidism. Based on two clinical cases
1 Cátedra de Medicina Interna, Hospital Dr. Gustavo Fricke, Viña del Mar. Facultad de Medicina, Escuela de Medicina, Universidad de Valparaíso.
2 Interna de medicina, Universidad de Valparaíso.
3 Becada de Medicina interna, Hospital Dr. Gustavo Fricke, Universidad de Valparaíso.
4 Facultad de Medicina, Carrera de Medicina, Universidad Andrés Bello, sede Viña del Mar.
5 Bioquímico Laboratorio Endoclin, Viña del Mar.
6 Químico Farmacéutico, Laboratorio Endoclin, Viña del Mar.
*Correo: Victoria Novik Assael /
victorianovik@gmail.com
Fono: +569 95378547
Esta publicación no recibió aporte financiero ni presenta conflicto de interés.
Se cuenta con el consentimiento firmado de ambas pacientes.
Recibido: 10-07-2019
Aceptado: 09-10-2019
Resumen: La inadecuada respuesta al tratamiento con Levotiroxina en un paciente con hipotiroidismo hace pensar en falta de ingesta, falta de absorción, síndrome nefrótico, resistencia a hormonas tiroideas, entre otras explicaciones.
Se presenta el caso de dos mujeres con hipotiroidismo, con TSH persistentemente elevada, lo que hacía aumentar la dosis de levotiroxina y llegar a un hipertiroidismo clínico con TSH anormalmente alto. Se realizó un seguimiento de los niveles de TSH y T4 libre, durante un período de 20 y 10 meses respectivamente. En ambas situaciones no hubo una respuesta esperable a las dosis de levotiroxina ascendentes. Después de descartar causas posibles que explicaran esta situación, se sospechó y confirmó la presencia de Macro TSH, que es un complejo biológicamente inactivo de TSH e Inmunoglobulina G. Se obtiene como resultado la estabilidad de ambas pacientes siendo su seguimiento prioritariamente clínico y con mediciones de T4L, comprendiendo por qué la TSH persiste elevada. Nos pareció interesante la comunicación de estos casos, que permite recordar causas atípicas de refractariedad al tratamiento con levotiroxina, como es la macro TSH, indispensable pesquisar para el manejo adecuado de estos pacientes.
Palabras clave: Hipotiroidismo, Levotiroxina, Macro TSH.
Abstract: An inadequate response to levothyroxine treatment in a patient with hypothyroidism suggests lack of intake, lack of absorption, nephrotic syndrome, thyroid hormone resistance among other reasons. We present the case of two women with hypothyroidism and a persistently elevated level of TSH, which required increasing the dose of levothyroxine, resulting in a clinical hyperthyroidism with an abnormally high TSH. A TSH and free T4 follow up was performed during a period of 20 and 10 months respectively, in both situations there was not an adequate response to rising levothyroxine treatment. After ruling out other possible causes that could explain this situation, it was suspected and then confirmed the presence of Macro TSH, which is a biologically inactive complex of TSH and Immunoglobulin G. Therefore, both patients achieved disease stability once controlled by clinical state and free T4 measurements, understanding why THS persited high. We present these interesting cases, because this allows us to remember atypical causes of refractory treatment with levothyroxine, such as the Macro TSH, indispensable to search for the proper management of these patients.
Keywords: Hypothyroidism, TSH (Thyroid Stimulating Hormone), Thyroxine.
El 18,6% de la población en Chile tiene sospecha de hipotiroidismo por presentar tirotropina (TSH por sus siglas en inglés Thyroid Stimulating Hormone) elevada y un 2.2% presenta un hipotiroidismo clínico con T4 Libre (T4L) baja1. Si consideramos pacientes evaluados por riesgo elevado de presentar disfunción tiroidea: estudio por infertilidad, embarazadas, depresión en adulto mayor y otras enfermedades autoinmunes; se explica la realización de una gran cantidad de exámenes de función tiroidea anualmente2.
La TSH es un parámetro fundamental para evaluar la disfunción tiroidea, ya sea para su diagnóstico o para el seguimiento del tratamiento. En la evaluación de estos resultados, según protocolo del MINSAL (Ministerio de Salud), pacientes con TSH elevada (definida como mayor a 10 mUI/L) inician tratamiento con levotiroxina (LT4), diagnosticándose hipotiroidismo primario2. Sin embargo, en este grupo de pacientes con exámenes alterados también se incluyen quienes tengan otras causas de TSH elevada, como lo son los síndromes de resistencia a hormonas tiroideas, disgenesia tiroidea, uso de litio, yodo, domperidona, tumores hipofisiarios productores de TRH, entre otros3.
Por otra parte, pacientes portadores de hipotiroidismo primario, pueden presentarse con una falta de respuesta al tratamiento con LT4 habitual, con una persistencia de TSH elevada.
Se presentan dos mujeres portadoras de hipotiroidismo primario, en quienes se observó una TSH persistentemente elevada pese a dosis altas de LT4, en quienes después de descartar otras causas, se pensó en una Macro TSH, es decir, una molécula de TSH de mayor tamaño, pero con menor actividad biológica.
Caso clínico n°1
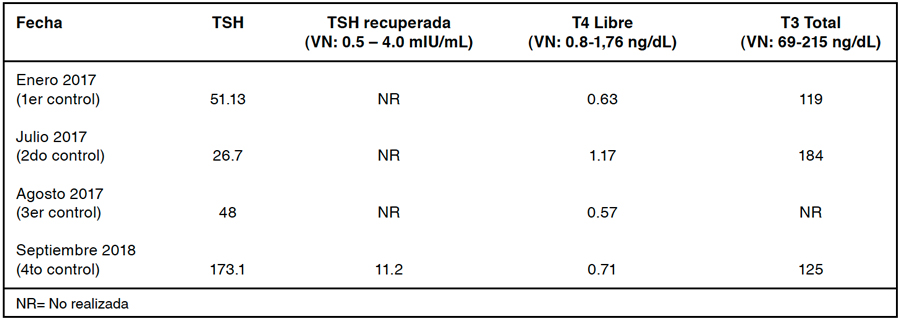
Mujer de 40 años, con antecedente de hipotiroidismo diagnosticado en el año 2013, con anticuerpos anti tiroideos positivos y con ecografía tiroidea concordante con tiroiditis de Hashimoto. Se derivó a policlínico de endocrinología en el año 2017 por presentar refractariedad a tratamiento, presentando TSH persistentemente elevada, con una dosis diaria de LT4 de 300 ug. La paciente asistió al primer control con una TSH elevada y T3 Total normal y T4 Libre baja (Tabla 1).
En la consulta con especialista, destacaba ausencia de signos y síntomas clínicos de hipotiroidismo y adherencia parcial de paciente al tratamiento. A pesar de educar y optimizar el tratamiento, se evidenció que en el segundo control médico la paciente persistió con TSH sobre el nivel superior normal y hormonas periféricas normales (Tabla 1).
Se solicitaron exámenes para estudiar un posible síndrome malabsortivo, en los cuales destacó una anemia leve con Hemoglobina 11.8 g/dL, normocítica normocrómica, con ADE 20.1% (VN 11-15%), ferritina 175 ng/mL (VN: 6.24-137.0 ng/ mL), vitamina D 10 ng/mL (VN: > 20 ng/mL), anticuerpos anti transglutaminasa de 8 U/mL (negativo <20 U/mL) con IgA 95.4 mg/dL (VN 140-350 mg/dL), vitamina B12 <15 pg/mL (VN: 239-931 mg/dL) y anticuerpos anti parietales positivos, por lo que se diagnosticó una anemia perniciosa. Por lo tanto, se solicitó estudio de absorción de LT4 según protocolo de prueba de absorción oral de LT4 del Hospital Gustavo Fricke, el cual evidenció absorción conservada al fármaco, cumpliendo los límites mínimos de normalidad4,5,6.
Habiendo descartado las causas más frecuentes de TSH persistentemente elevada, se sospechó presencia de Macro TSH, por lo cual se realizó el estudio para identificar esta macromolécula con nueva medición de hormonas periféricas, en donde se evidenció que de la TSH total medida, un 93.5% correspondió a Macro TSH y T3 Total normal y T4 Libre baja (Tabla 1).
Tras estos últimos resultados, se diagnostica una TSH persistentemente elevada secundaria a Macro TSH, por lo que se mantuvo el tratamiento con LT4, siendo controlada posteriormente en base a la clínica y hormonas tiroideas periféricas. En último control, en mayo 2019, paciente asintomática, con TSH 72.28 uUI/mL, T4 total de 5,6 ug/dL (VN: 4,5-12,5) y T3 normal (133 ng/ml).
Tabla 1: Laboratorio de paciente caso 1.
Caso clínico n°2
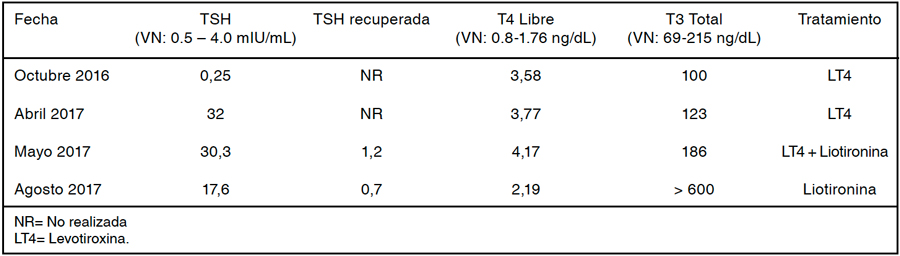
Mujer de 60 años, con diagnóstico de hipotiroidismo primario hace más de 10 años, posterior a tratamiento con radioyodo por un hipertiroidismo que no respondió a antitiroideos de síntesis. Se inició en aquella época tratamiento con LT4 por TSH > 100 uUI/mL y hormonas periféricas bajas, anticuerpos antitiroideos positivos y bocio multinodular ecográfico. Desde entonces, se mantuvo en controles y tratamiento con LT4, destacando que en general era necesario ajustar dosis de LT4 frecuentemente por TSH variable, que fluctuó entre 0,03 y 14 uIU/mL, asociado a persistente sensación de palpitaciones, que incluso motivó un estudio cardiológico que resultó normal.
En octubre del 2016, se solicitan exámenes de laboratorio que muestran TSH baja y T4L elevada (Tabla 2) anticuerpos antitiroideos positivos y una ecografía tiroidea con aspecto de tiroiditis crónica, por lo que se disminuyó la dosis de LT4.
Retomó controles en abril del 2017, con clínica predominante de taquicardia y astenia, que asociaba a carga emocional. En exámenes de control se constató TSH elevada, T4L elevada y T3 normal. Se sospechó un Déficit de deyodasa tipo 2 y se indicó asociar liotironina al tratamiento con LT4. Al mes siguiente, se constata exámenes sin mayores cambios. Se solicitó estudio de Macro TSH, confirmándose su presencia. Se indicó liotironina exclusiva por T4L muy elevada y T3 normal. En el último control se suspendió liotironina por T3 elevada y se retoma LT4, presentando mejoría del cuadro clínico.
Actualmente está siendo controlada en base a la clínica y hormonas tiroideas periféricas.
Tabla 1: Laboratorio de paciente caso 1.

Discusión
La TSH anormalmente elevada con niveles de hormonas periféricas tiroideas normales es una ocurrencia común y que puede estar causado por distintos fenómenos: hipotiroidismo subclínico, pacientes con hipotiroidismo en tratamiento con mala adherencia, síndrome malabsortivo, resistencia a hormonas tiroideas, fármacos, entre otros. Dentro de estos, una causa rara corresponde a la interferencia de laboratorio, que puede corresponder de 0.5 a 5% de los pacientes con TSH inapropiadamente elevada7.
Existen elementos que pueden generar interferencia de laboratorio en la determinación de TSH, entre ellos, anticuerpos heterófilos, anticuerpos humanos antianimales (especialmente anticuerpos HAMA), anticuerpos en el contexto de uso de agentes inmunológicos terapéuticos, factores reumatológicos y la presencia de Macro TSH7.
La Macro TSH corresponde a un complejo compuesto por moléculas de TSH e inmunoglobulinas G que, en la mayoría de los casos, corresponden a autoanticuerpos anti TSH humana8. Su masa molecular es >150kDa y su bioactividad es baja, por lo que, en su presencia, las hormonas tiroideas periféricas están en niveles normales, a pesar de los niveles muy elevados de TSH, y el paciente se encuentra sin signos o síntomas de hipotiroidismo.
En cuanto a la prevalencia de este fenómeno, estudios determinan que su incidencia es baja en el contexto de un hipotiroidismo subclínico, variando entre 0.6 a 1.627,9.
En cuanto a la detección de la Macro TSH, se han homologado a técnicas de detección de macro prolactina. Al momento, existen 2 métodos: el primero mediante precipitación por Polietilenglicol (PEG), siendo el método de screening. En la literatura, se considera sugerente la presencia de Macro TSH cuando el porcentaje de la TSH total que precipite sea 70-90%10. El segundo método es por Cromatografía, mediante filtración en gel de alta especificidad, la cual identifica moléculas de 150 kDa8. En nuestro medio se considera la presencia de Macro TSH significativa cuando la precipitación de Macro TSH es mayor al 90% en las muestras de pacientes con TSH superior a 10 uUI/mL. En caso de duda diagnóstica, se puede confirmar por método cromatográfico, a través de filtración en gel. En ambos casos clínicos no fue necesario utilizar esta última metodología.
Finalmente, para el seguimiento de estos pacientes con Macro TSH, al no poder guiarse por los niveles de TSH, se requiere un monitoreo mediante la clínica y con mediciones de hormonas periféricas.
Los casos clínicos presentados se asemejan en que ambas pacientes presentan un hipotiroidismo primario diagnosticado, con refractariedad al tratamiento farmacológico, presentando niveles de TSH persistentemente elevadas, habiéndose descartado otras causas de hipotiroidismo refractario. En el caso nº1 destaca en un inicio un trastorno malabsortivo por anemia perniciosa y una posibilidad de enfermedad celíaca que no se confirmó en ese momento, y el segundo caso, tal vez por la auto dosificación de LT4 por parte de la paciente por la presencia de palpitaciones, una alteración de las hormonas tiroideas periféricas. Por esto, se sospechó en ambos casos la presencia de Macro TSH, confirmándose como causa de estas alteraciones de laboratorio.
En conclusión, se debe tener en cuenta en un paciente hipotiroideo con una inadecuada respuesta al tratamiento LT4, el diagnóstico posible de Macro TSH, lo cual evitará constantes cambios de dosis de LT4.
Tabla 2: Laboratorio de paciente caso 2.
Referencias
- Encuesta Nacional de Salud ENS Chile 2016-2017, segunda entrega de resultados 2018. Chile, MINSAL. Disponible en www.minsal.cl [Consultado el 30 de junio de 2019].
- Guía de práctica clínica hipotiroidismo 2013. Chile, MINSAL. Disponible en www. diprece.minsal.cl (Consultado el 30 junio de 2019).
- Weiss RE, Retetoff S. Pruebas de función tiroidea. En Jameson L, De Groot L, de Kretser D, Giudice L, Grossman A, Melmed S, et al. Endocrinología Adulto y Pediátrica. 7° edición. Editorial Saunders, 2016; 1377-1381.
- Morris JC. How do you approach the problem of TSH elevation in a patient on high-dose Thyroid hormone replacement? Clin Endocrinol 2009; 70:671-673. Disponible en www.pubmed.gov (Consultado el 30 de junio de 2019).
- Singh N, Weisler SL, Hershman JM. The acute effect of calcium carbonate on the intestinal absorption of levothyroxine. Thyroid 2001; 11(10): 967-71. Disponible en www.pubmed.gov (Consultado el 30 de junio de 2019).
- Jungle NA, Scanlon MF y Rees DA. Increasing thyroxine requirements in primary hypothyroidism. Don’t forget the urynalysis. J postgrad Med 2006; 52(3): 201-203. Disponible en www.pubmed.gov (Consultado el 30 de junio de 2019).
- Hattori N, Ishihara T, Yamagami K y Shimatsu A. Macro TSH in patients with subclinical hypothyroidism Clin Endocrinol (Oxf) 2015; 83(6): 923-930. Disponible en www.pubmed.gov (Consultado el 30 de junio de 2019).
- Hattori N, Ishihara T, Matsuoka N, Saito T y Shimatsu A. Anti-Thyrotropin Autoantibodies in Patients with Macro-Thyrotropin and Long-Term Changes in Macro-Thyrotropin and Serum Thyrotropin Levels. Thyroid 2017; 27:138-146. Disponible en www.pubmed.gov (Consultado el 30 de junio de 2019).
- Mills F, Jeffery J, Mackenzie P, Cranfield A y Ayling RM. An immunoglobulin G complexed form of thyroid-stimulating hormone (macro thyroid-stimulating hormone) is a cause of elevated serum thyroid-stimulating hormone concentration. Ann Clin Biochem. 2013; 50(5): 416-420. Disponible en www.pubmed.gov (Consultado el 30 de junio de 2019).
- Hattori N, Ishihara T, Yamagami K y Shimatsu A. The Concept of Macro- TSH Revisited. Clin Thyroidol 2015; 27: 26-29. Disponible en www. pubmed.gov (Consultado el 30 de junio de 2019).