Relación de IMC con marcadores de inflamación y hemoglobina glicosilada en niños y jóvenes con diabetes mellitus 1
Lissette Duarte S1, Alejandra Ávila A2, Francisca Salas-Pérez3, Francisco Pérez B1,4*.
Relationship of BMI with markers of inflammation and glycosylated hemoglobin in children and young adults with diabetes mellitus 1
- Departamento de Nutrición, Facultad de Medicina, Universidad de Chile. Santiago, Chile.
- Instituto de Investigaciones Materno Infantíl (IDIMI). Universidad de Chile. Santiago, Chile.
- Universidad Bernardo O`Higgins, Rancagua, Chile.
- Laboratorio de Micronutrientes. INTA. Universidad de Chile. Santiago, Chile.
*Correspondencia: Francisco Pérez B. /
fperez@inta.uchile.cl
Av. El Libano 5524, Macul, Santiago.
Financiado por FONDECYT 1130240.
Recibido: 17-08-2022.
Aceptado: 28-11-2022.
Resumen: La diabetes mellitus tipo 1 (DM1) es una enfermedad autoinmune que genera dependencia exógena de insulina de forma permanente, presenta inflamación subclínica crónica lo que conlleva a una elevación de marcadores de inflamación como factor de necrosis tumoral alfa (TNF-α), proteína C reactiva (PCR) e interleuquina 6 (IL-6). Objetivo: determinar la relación entre el IMC sobre los marcadores de inflamación y el control metabólico en niños y jóvenes con DM1 entre 5 a 15 años de edad. Metodología: Se realizó un estudio clínico, observacional, exploratorio. A partir de La recolección de datos de fichas clínicas y muestras de sangre en el Instituto de Investigaciones Materno Infantil (IDIMI) del Hospital San Borja Arriarán de la Universidad de Chile. Clasificación del estado nutricional utilizando datos registrados en ficha clínica. Marcadores de inflamación por medio de ELISA, hemoglobina glicosilada mediante metódos estándares. El análisis estadístico incluyó correlaciones mediante test de Spearman y diferencia de medias mediante test de Kruskal-Wallis seguido de post hoc Dunns. Resultados: Un 30% de los pacientes con DM1 presentaron malnutrición por exceso. Al analizar la relación entre los niveles de marcadores inflamatorios y Hb glicosilada se observó la existencia de asociacion positiva entre usPCR y HbA1c (r= 0,30; p=0,0352) y entre IL-6 y HbA1c (r= - 0,038; p=0,0352). Conclusiones: este estudio describe una posible asociación entre parámetros clásicos de inflamación con la hemoglobina glicosilada en las categorias de sobrepeso y obesidad en pacientes con DM1.
Palabras clave: Diabetes Mellitus tipo 1; IMC; Niños; Marcadores de inflamación.
Abstract: Type 1 diabetes mellitus (T1D) is an autoimmune disease that generates permanent exogenous insulin dependence, accompanied by chronic subclinical inflammation that leads to an elevation of inflammation markers such as tumor necrosis factor-alpha (TNF-α), C-reactive protein (CRP) and interleukin-6 (IL-6). Objective: To determine the relationship between BMI on markers of inflammation and metabolic control in children and young people with T1D between 5 and 15 years of age. Methodology: A clinical, observational and exploratory study was carried out, based on the collection of data from clinical records and blood samples of children and adolescents with DM1 at the Instituto de Investigaciones Materno Infantil (IDIMI) of the Hospital San Borja Arriarán of the Universidad de Chile. Nutritional status, levels of inflammation markers and glycosylated hemoglobin were determined by standardized methods. Statistical analysis included correlations by Spearman test and mean difference by Kruskal-Wallis test followed by post hoc Dunns test. Results: A total of 56 patients with T1D were analyzed, 30% of whom presented excess malnutrition. Those children or adolescents with obesity presented significantly higher usPCR levels compared to underweight patients or patients at risk of malnutrition (p=0.039). In addition, HbA1c levels were determined which were negatively associated with usPCR (r= 0.30; p=0.0352) and IL-6 (r= - 0.038; p=0.0352) levels. Conclusions: This study points out that nutritional status is associated with usPCR levels, in agreement with what is described in the literature and shows a possible association between classical parameters of inflammation with glycosylated hemoglobin in children and adolescents with nutritional diagnosis of overweight or obesity.
Keywords: BMI; Children; Diabetes Mellitus type 1; Inflammation markers.
Introducción
La DM1 es una enfermedad autoinmune que se caracteriza por la destrucción de las células beta del páncreas. En su etiología interaccionan factores ambientales y genéticos, los que en suma determinan el desarrollo de la patología. La reducción del número de células beta pancreáticas es variable en cada individuo y la enfermedad se manifiesta clínicamente cuando el 90% han sido destruidas, lo cual se evidencia con los signos típicos que se relacionan con el déficit de insulina como poliuria, polidipsia, polifagia y pérdida de peso, inclusive signos severos como, deshidratación, cetoacidosis e hipoglicemia1,2. La DM1 presenta una prevalencia de 1.365 y 1.434 individuos en el año 2011 y 2015 respectivamente según datos de la Superintendencia de Salud, para septiembre de 2019 se registraron 22.733 casos pertenecientes al GES y se incorporaron 1398 nuevos casos3. Estos datos revisten gran preocupación nacional tomando en cuenta que DM1 se diagnostica desde los 5 años de edad. Esto genera un deterioro de la calidad de vida de las familias afectadas y grandes gastos dirigidos a tratamiento que son cubiertos por el Estado.
En la DM1 subyace un estadio de inflamación subclínica crónica que se explicaría entre otras cosas por el estado de hiperglicemia que conduce a que los macrófagos se activen aumentando el estrés oxidativo y generando un incremento en los niveles séricos de citoquinas proinflamatorias como interleuquina 1beta (IL-1β), y el factor de necrosis tumoral alfa (TNF-α) las que se trasladan al hígado para promover la síntesis de proteínas de fase aguda como la proteína C reactiva (PCR). Esta proteína estimula la expresión endotelial de moléculas de adhesión como E-Selectina (ES), proteína de adhesión celular vascular 1 (VCAM-1) y moléculas de adhesión intercelular I (ICAM-1) favoreciendo el desarrollo de otras alteraciones asociadas a DM14,5,6. El desarrollo y acumulación de tejido adiposo muestra que más que un órgano de reserva es un importante órgano endocrino7. Los adipocitos producen mediadores de inflamación como IL-6 y TNF-α que activan de la producción de proteínas de fase aguda. Existe evidencia que ha relacionado a estos factores de inflamación (IL-6), con el estado nutricional (IMC) y la glicemia en ayunas en niños con DM18. Esto indicaría que sería posible establecer una relación causal entre IMC elevado y el control metabólico en DM1 pues en ambos casos hay inflamación crónica lo que genera una producción de citoquinas proinflamatorias9. El objetivo de este estudio fue determinar la relación entre el IMC sobre los marcadores de inflamación y el control metabólico en niños y jóvenes con DM1 entre 5 a 15 años de edad.
Pacientes y metodología
Se realizó un estudio clínico, observacional, exploratorio, del tipo serie de casos. La recolección de los datos de los participantes en este estudio se realizó en el Instituto de Investigaciones Materno Infantil (IDIMI) del Hospital Clínico San Borja Arriarán. Este estudio fue aprobado por el Comité de Etica de la Facultad de Medicina de la Universidad de Chile y del Hospital Clínico San Borja Arriarán.
Se utilizó el parámetro Proteína C reactica (PCR) para determinar el tamaño de muestra. Para realizar el cálculo de tamaño muestral, se utilizó el programa Gpower 3.1.9.2 con significancia estadística a nivel de p<0.05, con un poder de 0.8 y tamaño de efecto de 0.196. Se incluyeron 56 pacientes con DM1 con un rango de edad de 5 a 15 años, 25 niños y 31 niñas, sin complicaciones y con una antigüedad de la enfermedad de 2 a 4 años. A través de ficha clínica se obtuvieron los datos antropométricos y de hemoglobina glicosilada. Una vez analizados estos datos, los pacientes fueron clasificados según IMC/Edad, considerándose estado nutricional normal entre -0,9 y 0,9 desviaciones estandard (DE), entre 1 y 1,9 DE sobrepeso y >2 DE obesidad. La evaluación nutricional se realizó de acuerdo a los indicarores IMC/Edad y T/E según Referencia OMS para la evaluación antropométrica.
La Proteína C reactiva de ultra sensibilidad (usPCR) y los niveles de IL-6 y TNF α se midieron mediante un kit comercial de diagnóstico BioVendor y R&D, respectivamente, de acuerdo con las instrucciones del fabricante. El inmunoensayo Quantikine Human IL-6 y TNFα se realizó medienate un ELISA en fase sólida diseñado para medir ambas proteínas en suero y plasma. El coeficiente intra-ensayo fue de 2,1% y 1,9%, y el coeficiente inter-ensayo fue del 3,3% y 3,5% respectivamente. Para la determinación de usPCR se utilizó un ELISA competitivo alta sensibilidad. Este es un ELISA de tipo sándwich con un límite de detección de 0,02 ug/ml. El coeficiente de variación intraensayo fue del 4,1% y la inter-ensayo fue de 4,3%.
Análisis estadístico
Se realizó test de normalidad de Shapiro-Wilk para determinar la distribución de las variables. Los datos se representaron como mediana y rango inter-cuartílico. Las comparaciones de las variables continuas del estudio se realizaron mediante prueba Kruskal Wallis. La relación entre las variables de estado nutricional, hemoglobina glicosilada e inflamación se realizaron mediante correlación de Spearman. Un valor de p<0,05 fue considerado como estadísticamente significativo.
Resultados
Un 50% de los sujetos estudiados presentó estado nutricional normal (28 sujetos) y un 30% de ellos malnutrición por exceso (7 sujetos obesos y 10 sujetos sobrepeso).
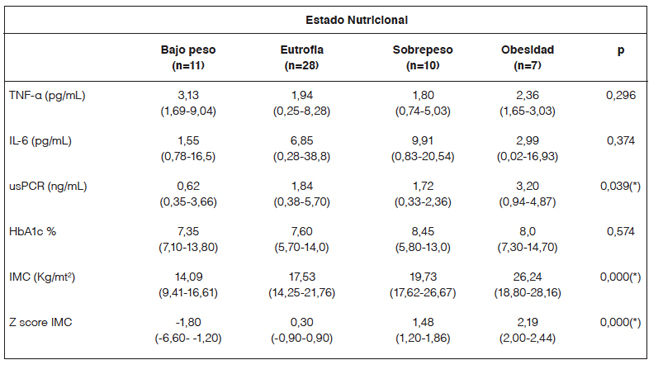
En la tabla 1 se observa que existe una asociación estadisticamente significativa (p<0,05) entre los niveles de usPCR y la clasificación del estado nutricional. El análisis post hoc revela que los niveles de usPCR son distintos entre sujetos bajo peso y sujetos obesos (Figura 1).
No se observaron diferencias significativas al analizar la asociaoción entre los niveles de los marcadores inflamatorios TNF-α e IL-6 y el estado nutricional (Tabla 1). Tampoco se observaron asociaciones entre los marcadores inflamatorios TNF-α, IL-6 y el zIMC.
Finalmente, al analizar la relación entre los niveles de marcadores inflamatorios y Hb glicosilada (Figura 2) se observa que existe una asociacion positiva entre usPCR y HbA1c (r= 0,30; p=0,0352) y entre IL-6 y HbA1c (r= - 0,038; p=0,0352).
Tabla 1. Niveles de marcadores de inflamación, Hb glicosilada e IMC según estado nutricional en pacientes con DM1.
Test Kruskal Wallis. (*)p<0,05.
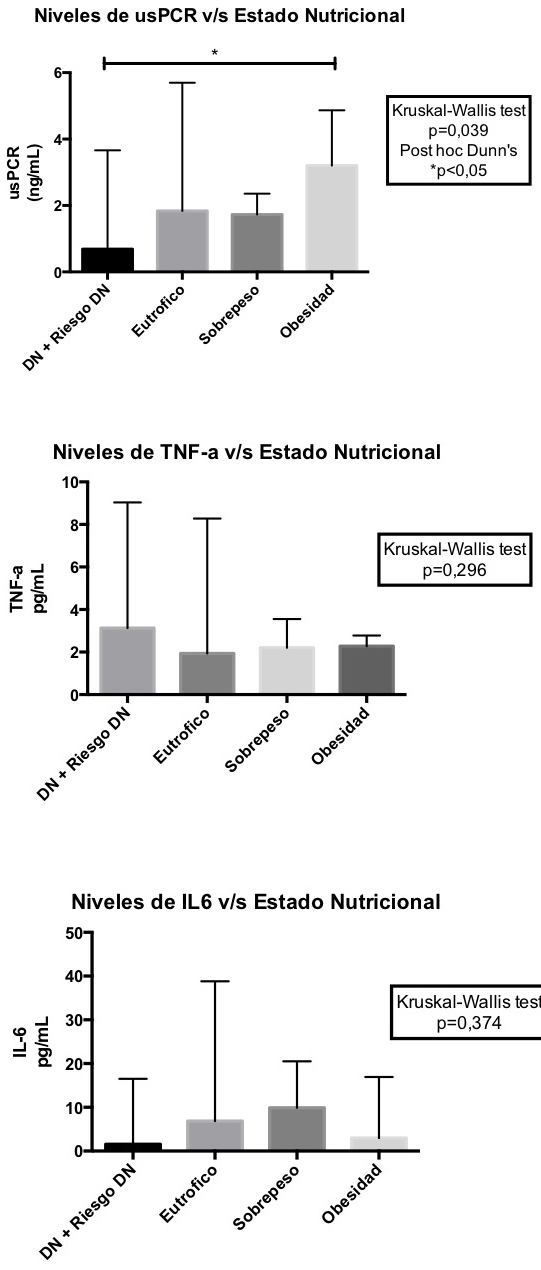 Figura 1: Asociación entre marcadores de inflamación según estado nutricional en pacientes con DM1.
Figura 1: Asociación entre marcadores de inflamación según estado nutricional en pacientes con DM1.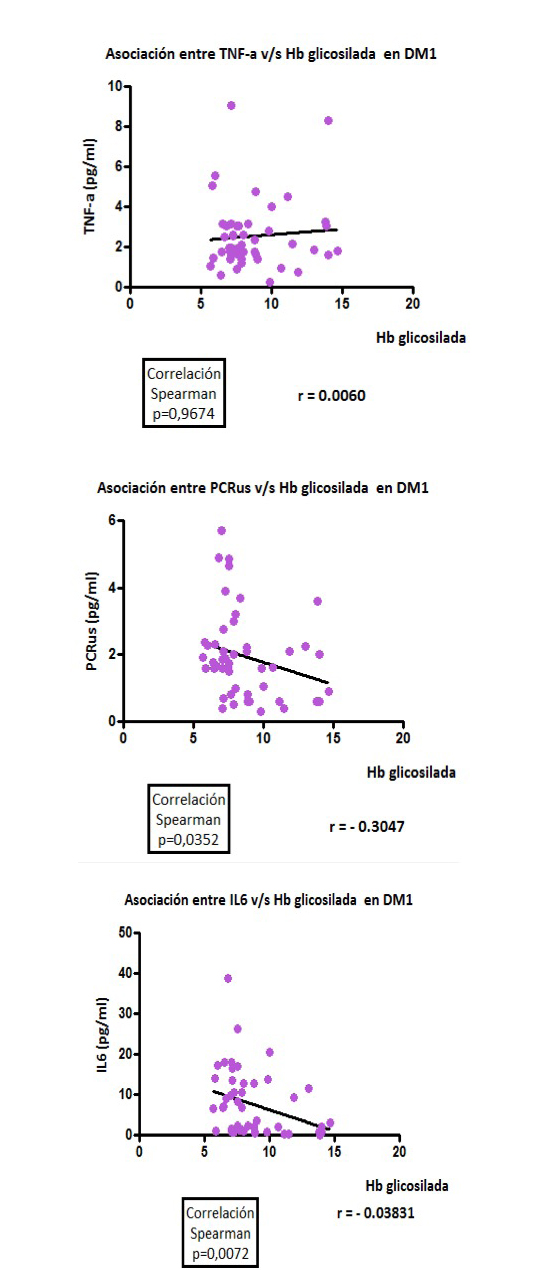 Figura 2: Asociación entre marcadores de inflamación y Hb glicosilada en pacientes con DM1.
Figura 2: Asociación entre marcadores de inflamación y Hb glicosilada en pacientes con DM1. Discusión
La inflamación juega un importante papel en las alteraciones metabólicas que puede presentar un paciente con DM1. Existen diversos marcadores de inflamación tales como el TNF alfa y la proteína C Reactiva (PCR) que se han relacionado con mecanismos de desregulación metabólica y a largo plazo con fenómenos ligados a daño macroangiopático tanto en adultos, cómo en jóvenes. Los marcadores inflamatorios circulantes están elevados en los adolescentes con diabetes, siendo más altos y comparables en la DM2 que en la T1D. La inflamación se asocia de forma independiente con las complicaciones de la diabetes, lo que concuerda con que la inflamación impulsa la patología vascular en la diabetes10.
La DM1 se caracteriza por un exceso de inflamación, independientemente de la adiposidad y el control glucémico. Incluso los jóvenes con DM1 con buen control glicémico presentan niveles más altos de IL-6 y fibrinógeno que los controles. Los pacientes jóvenes con DM1 presentan niveles más altos de IL-6 y fibrinógeno en todos los niveles de glicemia y obesidad, y los niveles de PCR son significativamente más altos en los jóvenes con DM1 en los tres cuartiles superiores de hemoglobina glicosilada (> o = 7,2%) y entre los sujetos de peso normal11.
La PCR se encuentra elevada en los pacientes diabéticos de diagnóstico reciente, muy posiblemente asociado a procesos de inflamación localizada como la insulitis. Los adolescentes con DM1 tenían unos marcadores de inflamación significativamente más altos (IL-6; P =0,012), proteína C reactiva de alta sensibilidad (P = 0,001), pero no la hemoglobina A1c12. El proceso inflamatorio, junto a los cambios sutiles que puede sufrir la glicemia y la hemoglobina glicosilada, dentro de rangos normales, también ha sido asociado a la autoinmunidad. El nivel de citoquinas proinflamatorias y los marcadores bioquímicos específicos en el suero del paciente pueden ser explotados como marcadores potenciales de la patogénesis de la diabetes tipo 1. El estudio sugiere que el nivel de marcadores inflamatorios está regulado al alza en los pacientes con T1D de forma dependiente de la edad13.
Este estudio mostró una importante asociación entre la PCR y los marcadores de adiposidad, efecto que no se observó para TNF alfa e IL-6. Además, la asociación con componentes metabólicos, sólo se observó entre TNF alfa y hemoglobina glicosilada. El TNF alfa no se encontró significativamente más elevado en el grupo de DM1 según estado nutricional, lo que podría sugerir que el buen control metabólico en la mayoría de los pacientes, no estaría generando radicales libres que resulten en la estumulación final de TNF alfa.
Nuestros pacientes, no tenían complicaciones crónicas de la diabetes dado su reciente diagnóstico por lo que sus parámetros clínicos y de inflamación se ubicaron muy próximos a los rangos normales. Posiblemente, la variable que más incidencia puede haber tenido en las variaciones de la inflamación, esté relacionado a la adiposidad. La PCR fue diferente entre pacientes con distinto estado nutricional y sobretodo en aquellos con obesidad. En el caso de TNF alfa, este analito se asoció en forma positiva y significativa con hemoglobina glicosilada y la IL-6 lo hizo en forma negativa y significativa con la hemoglobina glicosilada.
En conclusión, este estudio descriptivo realizado en un modelo caso-caso, categorizado según estadio nutricional, es concordante con los datos previamente descritos en la literatura respecto a una posible asociación entre parámetros clásicos de inflamación con la hemoglobina glicosilada en las categorias de sobrepeso y obesidad.
Referencias
- Vanderniet JA, Jenkins AJ, Donaghue KC. Epidemiology of Type 1 Diabetes. Curr Cardiol Rep. 2022; 24(10): 1455-1465. 2.
- lonen J, Lempainen J, Veijola R. The heterogeneous pathogenesis of type 1 diabetes mellitus. Nat Rev Endocrinol. 2019; 15: 635-650. 3
- Superintendencia de Salud. Casos GES acumulados a Septiembre de 2019. Disponible en: http://www.supersalud.gob.cl/difusion/665/ w3-propertyvalue-1962.html#acordeonDocumentos 4
- Eizirik DL, Colli ML.Revisiting the role of inflammation in the loss of pancreatic beta cells in T1DM. Nat Rev Endocrinol. 2020; 6(11): 611- 612. 5.
- Lu J, Liu J, Li L, Lan Y, Liang Y.Cytokines in type 1 diabetes:mechanisms of action and immunotherapeutic targets.Clin Transl Immunology. 2020; 16 9(3): e1122. 6
- Fathollahi A, Massoud A, Amirzargar AA, Aghili B, Nasli Esfahani E, Rezaei N.Fetal Pediatr Pathol. 2018; 37(1): 69-73. 7.
- Guerreiro VA, Carvalho D, Freitas P. Obesity, adipose tissue and inflammation Answered in questions. J Obes. 2022; 22: 2252516.
- van der Schueren B, Ellis D, Faradji RN, Al-Ozairi E, Rosen J, Mathieu C.Obesity in people living with type 1 diabetes. Lancet Diabetes Endocrinol. 2021; 9(11): 776-785. 9.
- Corbin KD, Driscoll KA, Pratley RE, Smith SR, Maahs DM, Mayer- Davis EJ; Advancing Care for Type 1 Diabetes and Obesity Network (ACT1ON).Obesity in type 1 diabetes: Pathophysiology, clinical impact and mechanisms. Endocr Rev. 2018; 39(5): 629-663.
- Schalkwijk CG, Poland DC, van Dijk W, Kok A, Emeis JJ, Dräger AM, Doni A, van Hinsbergh VW, Stehouwer CD. Plasma concentration of C-reactive protein is increased in type I diabetic patients without clinical macroangiopathy and correlates with markers of endothelial dysfunction: evidence for chronic inflammation. Diabetologia, 1999; 42(3): 351-357.
- Targher G, Bertolini L, Zoppinit G, Zerani L, Falezza G. Increased plasma markers of in flammation and endothelial dysfunction and their association with microvascular complications in Type 1 diabetic patients without clinically manifest macroangiopathy. Diabetes Uk. Diabetic Medicine 2005; 22: 999-1004.
- Aulich J, Cho YH, Januszewski AS, Craig ME, Selvadura H, Wiegand S, Jenkins AJ, Donaghue KC. Associations between circulating inflammatory markers, diabetes type and complications in youth. Pediatr Diabetes 2019; 20(8): 1118-1127.
- Snell-Bergeon JK, West NA, Mayer-Davis EJ, Liese AD, Marcovina SM, DÀgostino RB Jr, Hamman RF, Dabelea D. Inflammatory markers are increased in youth with type 1 diabetes: the SEARCH Case-Control study. J Clin Endocrinol Metab 2010; 95(6): 2868-2876.
- . Chase HP, Cooper S, Osberg I, Stene LC, Barriga K, Norris J, Eisenbarth GS, Rewers M. Elevated C- reactive levels in the development of type 1 diabetes. Diabetes 2004; 53: 2569-2573.
- Cree-Green M, Stuppy JJ, Thurston J, Bergman BC, Coe GV, Baumgartner AD, Bacon S, Schezinger A, Pyle L, Nadeau KJ. Youth With Type 1 Diabetes Have Adipose, Hepatic, and Peripheral Insulin Resistance. J Clin Endocrinol Metab 2018; 103(10): 3647-3657.
- Fatima N, Faisal SM, Zubair S, Ajmal M, Siddiqui SS, Moin S, Owais M. Role of Pro-Inflammatory Cytokines and Biochemical Markers in the Pathogenesis of Type 1 Diabetes: Correlation with Age and Glycemic Condition in Diabetic Human Subjects.PLoS One 2016; 11(8): e0161548.
- Pérez-Segura P, de Dios O, Herrero L, et al. Children with type 1 diabetes have elevated high-sensitivity C-reactive protein compared with a control group. BMJ Open Diabetes Research and Care 2020; 8:e001424. doi: 10.1136/bmjdrc-2020-001424
- Alnek K, Kisand K, Heilman K, et al. Increased Blood Levels of Growth Factors, Proinflammatory Cytokines, and Th17 Cytokines in Patients with Newly Diagnosed Type 1 Diabetes. PLoS One 2015; 10: e0142976. doi: 10.1371/journal.pone.0142976
- Heier M, Margeirsdottir HD, Brunborg C, et al. Inflammation in childhood type 1 diabetes; influence of glycemic control. Atherosclerosis 2015; 238: 33-37. 10.1016/j.atherosclerosis.2014.11.018
- Ururahy MA, Loureiro MB, Freire-Neto FP, et al. Increased TLR2 expression in patients with type 1 diabetes: evidenced risk of microalbuminuria. Pediatr Diabetes 2012; 13: 147-154.