Densitometría Mineral Ósea en pacientes pediátricos. Interpretación de resultados e indicaciones
Juan Javier Lammoglia1, María Loreto Reyes2.
Indications and interpretation of results of pediatric bone densitometry
1Becado de Endocrinología y Genética, Universidad de Chile, durante su pasada por la Unidad de Metabolismo Óseo Pediátrico. Facultad de Medicina. Pontificia Universidad Católica de Chile.
2Departamento de Pediatría. Facultad de Medicina. Pontificia Universidad Católica de Chile.
Correspondencia a: Maria Loreto Reyes. Servicio de Endocrinología Pediátrica, Unidad de Metabolismo Óseo Pontificia Universidad Católica de Chile, Lira 85, piso 5º. Santiago. Chile. e-mail:mlreyes@med.puc.cl
Recibido el 07 de enero, 2008.
Aceptado el 22 de enero, 2008.
There is a growing interest in the evaluation of bone mass in children, to support the adequate management of several diseases in this age group. This interest was boosted by the improvement in bone mass measuring techniques and by the increase in the incidence of osteoporosis during childhood, due to the longer lifespan of children with congenital or acquired diseases. Other reason to measure bone mass is that an adequate bone accretion in children will prevent osteoporosis during adulthood. The extensive use of bone densitometry in children requires an adequate knowledge about its indications and interpretation. The morphology, size and constitution of the skeleton of child changes constantly, therefore densitometry results cannot be interpreted as those of a small adult. We review the advances in pediatric bone densitometry, specially its indications and the interpretation of results.
En Pediatría existe un interés creciente en la evaluación de la masa ósea. Ello por dos razones: a) como la acreción de la masa ósea sucede en las dos primeras décadas de la vida, esa etapa es clave en cuanto a la prevención de la osteoporosis del adulto y especialmente de la mujer después de la menopausia; b) porque la osteoporosis está siendo un problema cada vez más frecuente en la práctica pediátrica, debido a la mejoría del diagnóstico y a la prolongación de la vida de niños con enfermedades crónicas, congénitas o adquiridas1.
Existen diferentes técnicas para evaluar la masa ósea, como son la absorciometría doble de rayos X (DXA), la tomografía computada axial o periférica (aQCT y pQCT), y la radiogamametría. De ellos, la técnica más usada y aceptada para uso clínico es la DXA, por lo que a ella se referirá esta presentación.
Consideraciones técnicas
La DXA es utilizada en la práctica pediátrica desde 1990. Se basa en medir la transmisión y atenuación que sufren al atravesar el cuerpo dos haces de rayos X, uno de alta y otro de baja energía, los cuales nacen en una fuente emisora y llegan a una placa receptora con un coeficiente de atenuación que es diferente para cada tejido. El equipo o densitómetro convierte la señal atenuada en “pixeles”, los cuales permiten la impresión del área de tejido analizada con su particular grado de atenuación. Los equipos actuales poseen programas con algoritmos que estiman la densidad mineral ósea (DMO) por área y, adicionalmente, permiten diferenciar el agua de los tejidos adiposo, muscular y óseo1,2.
a. Programas y modos de escaneo: Los distintos programas detectan la atenuación del rayo respecto de un estándar que considera el coeficiente de atenuación del hueso. Dado que los niños muy pequeños tienen una proporción mayor de cartílago, porque la mineralización no se ha completado y que en los pacientes con huesos muy osteoporóticos la periferia de ese hueso tiene una densidad mineral muy disminuida, se diseñaron programas que corrigen estos problemas, magnificando los “pixeles” y el área de detección, para poder considerar diferentes coeficientes de atenuación del hueso en la zona a evaluar. Así, los resultados expresan más fidedignamente el contenido mineral por área de tejido (densidad mineral “areal”). Estos programas adaptados para densidad mineral baja se conocen como programas pediátricos, existiendo a la fecha versiones comerciales construidas por Hologic® y Lunar®3.
En adultos, la densitometría generalmente informa la DMO en puntaje T, el cual representa el número de desviaciones estándar que el valor del paciente se aleja, en positivo o negativo, respecto al promedio de una población del mismo sexo, adulta y joven. En adultos se evalúan los cambios, ya sea de pérdida o ganancia de masa ósea, usando el valor T. En pediatría, la DMO de cada niño se evalúa mediante el puntaje Z, que representa el número de desviaciones estándar que el valor del paciente se aleja, en positivo o negativo, del promedio de una población del mismo sexo y edad1,4. Por lo tanto, en niños la evaluación de su masa ósea señala si ella es apropiada o no para su edad y sexo. La expresión de la densidad ósea de niños con puntaje T es un error frecuente que lleva al falso diagnóstico de osteoporosis en niños que son normales2.
b. Radiación: La DXA genera muy bajos niveles de radiación en comparación a la radiología convencional o a la tomografía axial computada. La cuantía de la exposición a la radiación depende del modelo de densitómetro y su modo de escaneo; la dosis efectiva para cuerpo total es 0,1 μSv para Lunar® series DPX y 4,6 μSv para Hologic® QDR1000. Para la columna la dosis efectiva para Lunar® series DPX es 0,2 μSv, para Lunar® Expert 31 μSv y para Hologic® 0,5 μSv. Como punto de comparación, una radiografía de tórax entrega una dosis efectiva de 20 μSv4.
DXA y el esqueleto infantil
El hecho que el esqueleto del niño esté en desarrollo plantea diferencias y dificultades respecto de la DXA usada en adultos. Debemos considerar:
1. La cabeza del niño cambia de tamaño y en la medida que el infante es más joven la proporción porcentual que corresponde a la cabeza es mucho mayor que la propia de niños de más edad y de los adultos. Se ha demostrado que el sustraer la cabeza del análisis de cuerpo total mejora la sensibilidad del examen para evaluar la masa ósea. Actualmente se trabaja para producir programas que sustraigan la cabeza en la evaluación del contenido mineral óseo. Esto permitirá mejorar la evaluación del riesgo de fractura en el esqueleto axial y apendicular3.
2. La cabeza femoral también está en desarrollo, de modo que los puntos utilizados por el programa de detección van cambiando con el crecimiento, lo que genera una limitante importante. Además, los programas usados por los densitómetros estan basados en la anatomía de una persona adulta. Por último, enfermedades como parálisis cerebral, osteogénesis imperfecta, displasia fibrosa poliostótica, pueden alterar la posición del cuello femoral por aumento del varo o por retracciones de la cadera, lo cual dificulta el obtener una adecuada posición de medición y el poder repetir ésta en exámenes posteriores. En estos niños, las correcciones que se hagan respecto de la posición de medida o del programa de detección deben ser registradas y respetadas en las evaluaciones posteriores; ello hace recomendable que el seguimiento sea hecho en el mismo centro3.
3. Pacientes con deformidades en columna deben ser evaluados cuidadosamente para considerar si se justifica o no medir la DMO de columna3,4 .
Valores de referencia y puntos de corte
Los densitómetros trabajan generalmente con valores normales propios de poblaciones caucásicas o norteamericanas, de modo que la mayoría de las veces ellas son diferentes de la etnia del paciente a evaluar. Los valores densitométricos de referencia deben ser lo más afines a la de la población en estudio4.
Relación con el tamaño corporal
La placa receptora capta la proyección desde una fuente emisora del haz de rayos X que atraviesa un tejido y expresa en “pixeles” el área a evaluar. Esta proyección es bidimensional y da una valoración no siempre real de la DMO de tejidos de igual contenido mineral, debido a un efecto de interpretación del programa en el computador (Figura 1). Valgan al respecto dos ejemplos aclaratorios:
a. Dos niños de 10 años, uno con talla baja idiopática y otro sano de talla normal, mostrarán que la DMO de columna lumbar será mayor en el de mayor talla, por lo tanto, se debería corregir por la edad de la talla o por la edad ósea. Sin embargo, otra forma que tiene mayor valor es convertir la densidad “areal” (2 dimensiones) en volumétrica (3 dimensiones) por medio de fórmulas ya validadas4. La densidad volumétrica en columna es efectiva en corregir la subestimación expresada como DMO baja, en niños de talla baja respecto de normales.
b. Tres niños: 1) una niña con talla baja y antecedente de restricción del crecimiento intrauterino; 2) otra niña con una enfermedad crónica que la ha llevado a desnutrición crónica y 3) un niño obeso de talla baja, todos de igual estatura, son evaluados por posible disminución de su DMO. El niño obeso muestra mayor DMO en columna vertebral porque el aumento de grasa corporal alarga la distancia de proyección entre su columna y la base, generando una “sombra” mayor, que repercute en el área que interpreta el densitómetro, sobreestimando la DMO. En las otras dos niñas y por el mismo argumento, pero en sentido inverso, se encontrará una menor densidad mineral ósea. Un concepto importante en la interpretación de la densitometría es que el contenido mineral óseo es proporcional al peso que debe soportar el esqueleto, de modo que los niños delgados tienen DMO más baja que la de niños de su misma edad, sexo y talla, sin que necesariamente esto sea anormal. Para solucionar estas variaciones, se debe tomar en consideración la masa magra para la talla y para la edad, de modo que ambos valores corrijan el contenido mineral del paciente en cuerpo total y en columna vertebral5 (Figura 2). Esta aproximación dinámica respeta el concepto básico que el esqueleto se adapta a su carga.
Otras limitantes del examen
a. Movimiento: Para realizar el examen en niños menores de 5 años, con discapacidad intelectual o con movimientos involuntarios, es necesario usar algún método de sujeción o sedación.
b. Artefactos: No son pocos los niños que tienen artefactos que alteran la medición de DMO o el contenido mineral óseo (CMO), por ejemplo, en niños con calcinosis tumoralis, con implantes ortopédicos como clavos, placas y tornillos o inmovilizados con yeso, hay una sobreestimación de CMO total. Estos pacientes deben ser evaluados en centros con experiencia en la interpretación de densitometrías infantiles.
La medición de la DMO por DXA en pediatría se hizo usando programas validados para el estudio de la osteoporosis posmenopáusica en columna lumbar y cuello femoral, por ser ellos los sitios más frecuentes de fracturas en ese tipo de pacientes. Sin embargo, en niños las fracturas de cuello femoral son excepcionales, siendo más frecuentes las de extremidades superiores, en las zonas de transición entre diáfisis y metáfisis. En niños con osteoporosis secundaria, especialmente aquella por desuso, también son más frecuentes las metafisiarias, sobre todo de fémur distal6-8.
Los siguientes son los cambios que se proponen en las estrategias de evaluación para pediatría:
1. Uso de DMO/CMO para medir fémur y radio distal: Estos estudios se han publicado como trabajos de investigación, pero pronto aparecerán como programa computacional para uso pediátrico clínico3. Son importantes porque dan información del área más cercana a las zonas con mayor riesgo de fractura.
2. Se recomienda evaluar el cuerpo total con sustracción de cabeza, como el sitio de la primera medición3.
3. La DXA no puede inferir la fragilidad del material que mide, porque no evalúa la arquitectura ósea. Sin embargo, esto es posible con técnicas que consideran características de la resistencia ósea como es el momento de inercia. Esta medición se puede hacer en radio distal, tibia y fémur usando tomografía periférica cuantitativa (pQCT). Actualmente su uso está limitado a la investigación5,6.
4. Como cada tipo de densitómetro genera curvas diferentes de contenidos normales, sus datos no pueden ser interpoladas arbitrariamente de un equipo a otro; los programas básicos y los programas de corrección son diferentes para cada modelo de equipo y fabricante; las fórmulas de corrección usadas en adultos no son útiles en pediatría. Así la recomendación es que el seguimiento por DXA en niños debe ser hecho con el mismo densitómetro9.
En nuestra Unidad de Metabolismo Óseo, se realiza un enfoque dinámico basado en el diagrama de flujo propuesto por Schönau1 (Figura 2). El principal determinante de la evaluación es considerar un “contexto armónico” para efectuarla, que incluya tamaño óseo (talla), composición corporal corporal/ peso (masa magra y grasa) y, finalmente, CMO total y de los segmentos estudiados. Un enfoque inicial considerando la masa magra (LBM), que refleja el contenido muscular, es una aproximación adicional importante dado que ella se afecta frecuentemente en patologías pediátricas que tienen alteración del CMO. Este análisis permite diferenciar enfermedades primarias, secundarias o mixtas del hueso con respecto a niños normales (Figura 2).
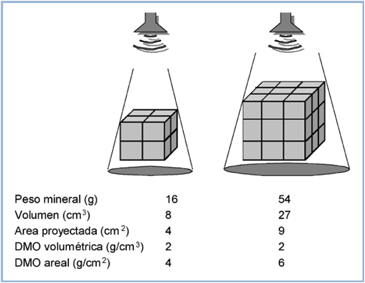
Figura 1. Efecto de la "sombra" en la evaluación de la densitometría "areal" y su corrección mediante el cálculo volumétrico..
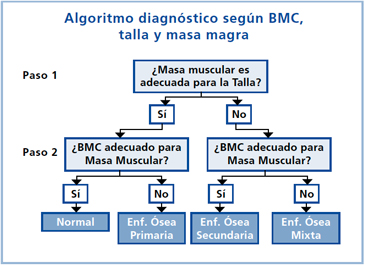
Figura 2. Diagrama de flujo de Schoneau para la evaluación de DMO/CMO en Pediatría.
(Adaptado de J Bone Miner Res 2000;17:1095-1101, con permiso de la American Society for Bone and Mineral Research).
¿Cómo y cuándo evaluar la masa ósea en el niño?
En referencia a lo ya descrito es importante considerar tres puntos:
• No todo niño con densitometría baja tiene osteoporosis o mayor riesgo actual o futuro de fractura.
• Los niños de constitución menuda tienen masa ósea adecuada para su anatomía.
• Los niños obesos tienen densitometrías normales, pero se fracturan más que la población general11.
Además, se debe considerar el tipo de hueso a evaluar (cortical o trabecular). Al respecto, es importante que:
• Si hay antecedente de uso de corticoides, hipogonadismo, acidosis metabólica se debe evaluar la columna, porque el mayor impacto será en el hueso trabecular.
• Si hay datos de inmovilidad prolongada, neuro-miopatías, etc., se debe evaluar fémur, porque ellas afectan principalmente al hueso cortical.
• Algunas enfermedades como la osteogénesis imperfecta, que afecta por igual ambos tipos de hueso, cortical y trabecular, se deben evaluar más extensivamente5,6.
La Sociedad Internacional de Densitometría Clínica (ISCD) hizo algunas recomendaciones sobre el uso adecuado de DXA en niños10, las que se señalan a continuación:
1. El DXA es el método de elección para evaluar en la práctica clínica la densidad ósea en niños.
2. El “score” T no debe ser usado en niños; siempre los valores se deben expresar en “score” Z
3. El diagnóstico de osteoporosis en niños NO debe ser hecho basado solamente en el resultado de la densitometría. Requiere además del antecedente de fractura clínicamente significativa. Se recomienda usar el término densidad mineral ósea baja cuando el “score” Z es menor a -2 DS. En pediatría no existe el término osteopenia.
4. El “score” Z debe ser interpretado disponiendo de los mejores datos de referencia de sujetos comparables por etnia y edad; esta información debe ser incluida en el informe evacuado.
5. El “score” Z debe ser ajustado en niños de talla baja y esto incluido en el informe.
6. Todas las demás correcciones que se hagan para mejorar la evaluación deben ser comentadas en el informe, señalando por ejemplo, si se corrigió por la talla, la edad, la edad ósea, el estadio de desarrollo puberal, la composición corporal, etc.
7. Los estudios a lo largo del tiempo deben realizarse siempre en el mismo equipo, con el mismo programa y repitiendo en forma estricta el protocolo de posición del paciente. Se deben indicar las correcciones hechas por el operador en la identificación de los bordes de interés y el uso de un programa especial, para que esas condiciones propias de un determinado paciente se conserven en estudios posteriores.
8. Estos estudios deben ser realizados en centros con experiencia en población pediátrica.
9. No se ha determinado un valor de DMO que pueda predecir fracturas en niños.
El consenso de Montreal del año 200711 hizo algunas consideraciones adicionales: a) Preferir como primera elección para todo niño la medición de DMO de cuerpo total con sustracción de cabeza. b) Considerar la región a evaluar según los antecedentes disponibles, ej: columna en uso de corticoides, fémur lateral distal en la inmovilidad. El consenso hizo énfasis en el uso de densitómetros con programas pediátricos, en el concepto que no existe osteopenia en pediatría, en la importancia que el informe sea hecho por una persona entrenada en población pediátrica y en la invariabilidad del protocolo de evaluación en el tiempo, recomendando seguimiento anual de los pacientes11. La Tabla 1 muestra algunas indicaciones apropiadas y otras inapropiadas respecto del uso de DXA en niños, y la Tabla 2 los datos que debe contener un buen informe del examen de densitometría en niños.
Tabla 1. Indicaciones correctas e incorrectas del uso de DXA en niños.
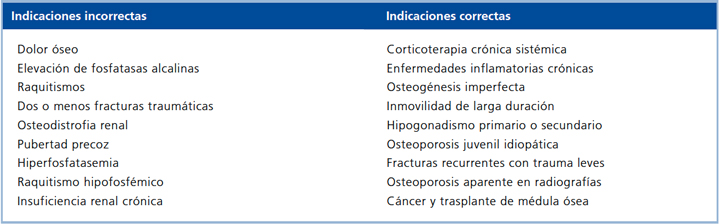
Tabla 2. Datos que debe contener un informe adecuado de densitometría pediátrica.

Comentarios
La densitometría representa un elemento indispensable a considerar en la evaluación de pacientes con problemas específicos del metabolismo óseo y para generar estrategias de prevención y tratamiento apropiadas.
La evaluación de niños con riesgo de menor acreción mineral ósea, con disminución de su masa ósea por alguna enfermedad o con mayor incidencia de fracturas no siempre es fácil. La mayoría de los pacientes infantiles con patología del metabolismo óseo y mineral presentan trastornos que aumentan su riesgo de fractura; por otro lado, muchas veces el control de la enfermedad de base es suficiente para lograr recuperación del contenido mineral perdido durante el periodo de dicha enfermedad.
Es importante recordar que la densidad física es una característica que no necesariamente refleja la resistencia de un determinado material, de modo que se deben considerar las propiedades arquitectónicas del elemento en estudio, en este caso el esqueleto.
En el niño, la evaluación de CMO y DMO es influenciada por factores que deben ser considerados atentamente (Figura 3); la interpretación de los resultados se debe sustentar en los datos de una anamnesis cuidadosa, en el examen físico acucioso y en las consideraciones de la enfermedad de base, para diseñar las estrategias de corrección apropiadas en la ejecución del examen de densitometría y en su interpretación.
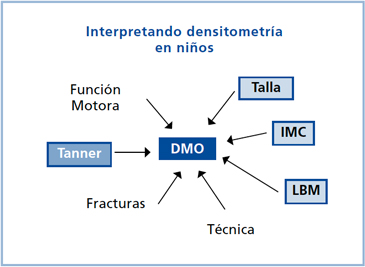 Figura 3. Factores que deben ser considerados en la interpretación de DMO/CMO en niños.
Figura 3. Factores que deben ser considerados en la interpretación de DMO/CMO en niños. IMC: Índice de Masa Corporal.
LBM: Masa Magra
Referencias
- National Osteoporosis Society. A practical guide to bone densitometry in Children. Bone Densitometry Forum Nacional Osteoporosis Society & British Paediatric and Adolescent bone Group. Royal College of Paediatrics and Child Health. November 2004. 1-34.
- Bianchi ML, Bossi A. 2005. The pilot study Group on fragility fractures in the young. An international registry of fragility fractures of the young. Bone; 36 (suppl 1): S25.
- Petit M, Kent K, Leonard MB, McKay H, Zemel B. 2007. Analysis. En: Sawyer A, Bachrach LK and Fung E. Bone Densitometry in Growing patients. Guidelines for clinical and practice. Humana Press. 93-114.
- Fung EB, Bachrach LK, Briody JN and Cowell CT. 2007. Reporting DXA results. En: Sawyer A, Bachrach LK and Fung E. Bone Densitometry in Growing patients. Guidelines for clinical practice. Humana Press. 127-136.
- Schoneau F, fricke O. Factors predisposing to osteoporosis in Childhood: New Concepts in diagnostics. Horm Res; 67 (suppl 1): 16-22.
- Bianchi ML. 2007. Osteoporosis in children and adolescents. Bone; 41: 486-495.
- Ward LM, Glorieux FH. 2003. The spectrum of Pediatric Osteoporosis. En Gloreiux FH, Pettifor JM, Jüpner H. Pediatric Bone, Biology and Diseases. Elsevier: 401-442.
- Dennison E, Cooper C. 2000. Epidemiology of the osteoporotic fractures. Horm Res.; 54 (suppl 1) 58-63.
- Bachrach LK, Levine MA, Cowell CT and Shaw N. 2007. Clinical indications for the use of DXA in Pediatrics. En: Sawyer A, Bachrach LK and Fung E. Bone Densitometry in Growing patients. Guidelines for clinical and practice. Humana Press. 59-72.
- Binkovitz L, Henwood M. 2007. Pediatric DXA: tecnique and interpretation. Pediatr Radiol; 37: 21-31.
- Goulding A. 2007 Risk factors for fractures in normally active children and adolescents. Med Sport Sci. 51:102-120.
- Fourth International Conference on Children´s Bone Health. June 21- 24. Palais des Congrés. Montreal. Bone. 2007; 40. Suppl 1. S8 – S 21.