Relación de la actividad física medida objetivamente con dislipidemias y factores de riesgo cardiovascular en escolares de la Región de La Araucanía
Nicolás Martínez-Maturana1, Roberto Brito-Mellado2, Jorge Sapunar-Zenteno3, Nicolás Aguilar-Farías4, Juan Navarro- Riquelme5, Damián Chandía-Poblete6, Sylvia Asenjo-Mardones7, Álvaro Cerda-Maureira8.
Relationship of objectively measured physical activity with dyslipidemias
and cardiovascular risk factors in schoolchildren from Región de La
Araucanía
cases
- Nutricionista. Mg© Epidemiología Clínica. Centro de Excelencia en Medicina Traslacional CEMTBIOREN, Departamento Ciencias Preclínicas. Universidad de La Frontera. Temuco. Chile.
- Tecnólogo Médico. Centro de Excelencia en
Medicina Traslacional CEMT-BIOREN.
Universidad de La Frontera. Temuco. Chile. - Médico Endocrinólogo. Centro de Excelencia
en Medicina Traslacional CEMT-BIOREN, Centro
de Investigación en Epidemiología Cardiovascular
y Nutricional EPICYN, Departamento de Medicina
Interna.
Universidad de La Frontera. Temuco. Chile. - Kinesiólogo. PhD en Estudios del Movimiento Humano. Departamento Ciencias Preclínicas, Departamento de Educación Física, Deporte y Recreación. Universidad de La Frontera. Temuco. Chile.
- Médico becado en pediatría. Universidad de La Frontera. Temuco. Chile.
- Kinesiólogo. Mg Educación Física,
Departamento de Educación Física, Deporte
y Recreación.
Universidad de La Frontera. Temuco. Chile. - Médico Pediatra. Departamento de Pediatría, Facultad de Medicina, Universidad de Concepción. Concepción. Chile.
- Tecnólogo Médico. PhD en Farmacia área Análisis Clínico. Centro de Excelencia en Medicina Traslacional CEMT-BIOREN, Centro de Investigación en Epidemiología Cardiovascular y Nutricional EPICYN, Departamento de Ciencias Básicas. Universidad de La Frontera. Temuco. Chile.
Apoyo Financiero:
1. Fondo de Investigación
UNETE (Proyecto # UNT15-004) del Convenio
de Desempeño Regional, FRO 1301,
Universidad de La Frontera;
2. Fondo de Investigación
de la Sociedad Chilena de Endocrinología
y Diabetes (SOCHED 17-2017).
Correspondencia:
Alvaro Cerda, PhD
Email: alvaro.cerda@ufrontera.cl
Departamento de Ciencias Básicas
Universidad de La Frontera.
Centro de
Excelencia en Medicina Traslacional
Av. Alemania 0458. Temuco, Chile.
Recibido: 04-10-2020
Aceptado: 04-01-2021
Resumen: Introducción: Las dislipidemias favorecen la formación precoz de placas ateroscleróticas, aumentando el riesgo de enfermedades cardiovasculares (ECVs). La Actividad Física (AF) es un factor protector de ECVs, por lo que el objetivo de este trabajo fue evaluar la asociación entre AF medida objetivamente y dislipidemias en población pediátrica. Metodología: La AF fue evaluada en 159 niños (9-13 años) de la Región de La Araucanía a través de acelerometría (ActiGraph GT3X+). Por este medio se estimó el porcentaje de AF moderada a vigorosa (AFMV) y el de conducta sedentaria (CS). Sujetos con ≥60 min de AFMV se consideraron físicamente activos según recomendación de la Organización Mundial de la Salud (OMS). Individuos con %CS>75° percentil fueron considerados sedentarios. El perfil lipídico fue determinado usando métodos convencionales. Fueron calculados índices de aterogenicidad TG/cHDL e índice de aterogenicidad del plasma (IAP). Resultados: 37,1% presentó dislipidemia, 8% hipercolesterolemia, 19,5% hipertrigliceridemia, 6,3% cLDL elevado y 25,2% cHDL disminuido. Solo un 9,4% fueron considerados físicamente activos de acuerdo a la recomendación de la OMS. En los sujetos físicamente activos no hubo caso de dislipidemias (p= 0,032) y tampoco bajos niveles de cHDL (p= 0,013). El %AFMV estaba reducido en sujetos con cHDL bajo y se correlacionó positivamente con HDL-c (r= 0,157, p=0,048). Además, el %AFMV se correlacionó con menores valores de TG/cHDL (r= -0,193, p=0,015) e IAP (r= -0,214, p=0,006). Si bien el comportamiento sedentario no estuvo asociado con riesgo de dislipidemias, el %CS se correlacionó positivamente con niveles de glucosa (r= 0,159, p=0,044) y HOMA-IR (r= 0,178, p=0,037) y negativamente con Quicki (r= -0,160, p=0,044). Conclusiones: Los hallazgos sugieren que la AF se correlaciona a menor frecuencia de dislipidemias y la práctica de AFMV aumentaría los valores de HDL-c y reduciría los índices aterogénicos, por lo que promoverla puede significar disminuir el riesgo de ECVs en nuestra población. Además, la CS se relaciona con un aumento en valores de glucosa e índices de resistencia insulínica en escolares de la Región de La Araucanía.
Palabras clave: Actividad física; Dislipidemias; Enfermedades cardiovasculares; acelerometría.
Abstract: Dyslipidemias cause early formation of atherosclerotic plaque, increasing
the risk of cardiovascular diseases (CVD). Physical Activity (PA) is a protective
factor against CVDs. The aim of this study is to evaluate the association between
objectively measured PA with dyslipidemias in a pediatric population. Method: The
PA was evaluated in 159 children (9-13 years old) from Región de La Araucanía
using accelerometry (ActiGraph GT3X +). The percentage of moderate to vigorous PA (MVPA) and sedentary behavior (SB) were estimated. Subjects with ≥60 min of MVPA were considered physically active according to the recommendation of the World Health Organization (WHO). Individuals with %SB >75th percentile were sedentary. The lipid profile was determined using conventional methods. TG/HDL-C ratio and atherogenic index of plasma (AIP) were calculated. Results: 37.1% presented dyslipidemia, 8% hypercholesterolemia, 19.5% hypertriglyceridemia, 6.3% elevated LDL-C and 25.2% decreased HDL-C. Only 9.4% were physically active according to the WHO recommendation. In physically active subjects where no cases of dyslipidemias (p =0.032) and no low HDL-C (p = 0.013). The %MVPA was reduced in subjects with low HDL-C and positively correlated with HDL-c (r = 0.157, p = 0.048). In addition, %MVPA was correlated with lower TG / HDL-C values (r = -0.193, p = 0.015) and AIP (r = -0.214, p = 0.006). SB was not associated with risk of dyslipidemia, % SB was positively correlated with glucose levels (r = 0.159, p = 0.044) and HOMA-IR (r = 0.178, p = 0.037) and negatively with Quicki (r = -0.160, p = 0.044). Conclusions: Our results suggested that PA is it correlates to a lower frequency of dyslipidemia and the practice of MVPA would increase HDL-c values and reduce atherogenic index, promoting it may been reducing the risk of CVDs in our population. In addition, the SB is related to an increase in glucose values and insulin resistance index in schoolchildren in Región de La Araucanía.
Keywords: Accelerometry; Dyslipidemias; Cardiovascular diseases; Physical activity.
Introducción
La principal causa de muerte en Chile corresponde a las enfermedades cardiovasculares (ECVs) con una tasa de 149,3 por 100.000 habitantes en el año 20111.
La Encuesta Nacional de Salud 2016-2017, mostró que el 3,3% de los encuestados declaró haber tenido un infarto agudo al miocardio (IAM), lo que representa un aumento de 0,1% en relación a lo observado durante el 2009-20102. Entre los principales factores desencadenantes de la enfermedad cardiovascular ateroesclerótica están la inflamación, el estrés oxidativo y las dislipidemias3. Estas últimas son alteraciones en niveles plasmáticos de lípidos que favorecen la formación precoz de la placa de ateroma en la población infanto-juvenil, que se relaciona con el riesgo de ECV en la vida adulta4,5. En Estados Unidos durante los años 2011- 2012, 1 de cada 5 niños y adolescentes tenía algún tipo de dislipidemia, mientras que en Chile, Barja y colaboradores han reportado que el 32% de una muestra de escolares de la ciudad de Santiago tenía alguna alteración del perfil lipídico5,6. Nosotros reportamos recientemente un 38% de dislipidemia en una muestra de escolares de la Región de La Araucanía7.
Es ampliamente reconocido que el riesgo de ECV se asocia con el aumento de triglicéridos (TG) y colesterol LDL (cLDL) y con disminución del colesterol HDL (cHDL)3. Es por esto que la razón entre los niveles de triglicéridos y cHDL, así como la determinación del índice de aterogenocidad del plasma (IAP, log(TG/HDL-c)), permiten predecir la aparición temprana de enfermedad cardiovascular ateroesclerótica8.
Las dislipidemias pueden ser controladas mediante cambios en los estilos de vida. En este sentido, la actividad física (AF) regular se asocia a menor riesgo cardiovascular, y promoverla genera cambios positivos a nivel físico, psicológico y social9,10. La Organización Mundial de la Salud (OMS) indica que la AF moderada a vigorosa (AFMV) medida objetivamente por acelerometría, se asocia con mejoría de las dislipidemias en niños, lo que puede predecir un menor riesgo de presentar ECV en la adultez11.
El objetivo de este estudio es evaluar la asociación entre AF medida objetivamente a través de acelerómetros con dislipidemias y factores de riesgo cardiovascular en población infanto juvenil de la Región de La Araucanía.
Sujetos y Material y Métodos
Muestra de Población: Estudio de corte transversal que incluyó escolares de 4º a 6º año de enseñanza básica de la comuna de Carahue, Región de la Araucanía, como fue descrito previamente12. El protocolo de investigación fue desarrollado de acuerdo a la declaración de Helsinki y aprobado por el Comité Ético Científico de la Universidad de La Frontera (Folio N°026/15). Los apoderados o tutores legales de los escolares firmaron un consentimiento informado, mientras que cada participante autorizó su participación mediante la firma de un asentimiento.
Evaluación clínica, medidas antropométricas y estado nutricional: Se recolectaron datos bio-demográficos y se realizó evaluación clínica y antropométrica por médico pediatra12.
El peso y la talla fueron medidos mediante balanza y estadiómetro para el cálculo del Índice de Masa Corporal (IMC). El estado nutricional se estableció mediante el criterio percentilar del Center for Disease Control (CDC) a través del cálculo del z-score del IMC normalizado por edad y sexo según recomendación de la Norma para la Evaluación Nutricional de Niños, Niñas y Adolescentes de 5 a 19 años de edad del Ministerio de Salud 201613. La circunferencia de cintura y de cadera fueron medidas con cinta métrica no extensible a nivel de ombligo y trocánteres respectivamente y con éstas se calculó el índice cintura/cadera (ICC). Las presiones arteriales sistólica y diastólica (PAS y PAD) fueron medidas con esfigmomanómetro pediátrico, registrándose el promedio de 2 mediciones consecutivas. Individuos con valores de PAS y PAD superiores al percentil 90 para su edad y sexo, según recomendación del National High Blood Pressure Education Program (NHBPEP), fueron considerados hipertensos14.
Parámetros bioquímicos, definición de dislipidemias e índices de aterogenicidad: Se obtuvieron muestras de sangre en ayuno de 10 a 12 horas para determinar concentraciones séricas de glucosa, colesterol total (CT) y TG a través de métodos enzimático-colorimétricos. La concentración de colesterol VLDL (cVLDL) fue calculada como la quinta parte de la concentración de triglicéridos (TG/5), la concentración de cLDL fue calculada mediante la Formula de Friedewald15 y la concentración de colesterol no-HDL (c-noHDL) fue calculada como la diferencia entre el colesterol total y cHDL. La insulinemia fue determinada por quimioluminiscencia. El análisis de los parámetros bioquímicos y hormonales fueron realizadas en equipos Roche-Cobas 311 y 411 (Roche Diagnostics, Basilea, Suiza).
Las condiciones de dislipidemia e insulinorresistencia se definieron como previamente descrito en trabajo de nuestro grupo7.
Brevemente, la condición de dislipidemia se estableció por la presencia de al menos un parámetro del perfil lipídico alterado. Fueron utilizados los valores de corte propuestos por el Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents, adoptado por el American Academic of Pediatrics para población pediátrica16:
- CT ≥200 mg/dL
- cLDL ≥130 mg/dL
- cHDL <40 mg/dL
- c-noHDL ≥145 mg/dL
TG ≥ 100 mg/dL entre 0-9 años y ≥ 130 mg/dL en mayores de 10 años.
También fueron calculados las razones TG/cHDL y el índice de aterogenicidad del plasma (IAP), definido como log[TG/cHDL].
Para describir resistencia a la insulina (RI) se calcularon los índices HOMA-IR y QUICKI. La definición de RI se estableció de acuerdo a los criterios propuestos por Barja y colaboradores para población pediátrica chilena17.
Medición de actividad física (AF): La AF de los participantes fue evaluada mediante medición objetiva a través de acelerometría usando el monitor ActiGraph GT3x+ (ActiGraph, Pensacola, FL). Cada participante utilizó el monitor por 7 días y solo aquellos con un uso mínimo diario de 10 horas por al menos 4 días fueron considerados para el estudio (3 días de la semana y 1 fin de semana)18. La AFMV se estimó con cortes específicos para la población donde la actividad del eje vertical del acelerómetro superó los 2296 counts/min19. Para el tiempo en conducta sedentaria (i.e.: sentado o recostado, pero despierto), se utilizó el punto de corte ≤100 counts/min. Posteriormente, el porcentaje de tiempo en distintas intensidades de AF sobre el total de actividad medida por día fue determinado (%AFMV y %CS). Aquellos participantes que practicaron 1 hora/día o más de AFMV fueron considerados físicamente activos según los criterios de la OMS20. Debido a la falta de criterios para definir niños/as como sedentarios con el uso de acelerómetros, aquellos que pertenecían al cuartil superior (>75° percentil) de %CS fueron clasificados de esa forma.
Análisis estadístico: Se realizó un análisis descriptivo de los datos. La prueba de Kolmogorov-Smirnov fue usada para evaluar normalidad de variables continuas. Comparaciones entre grupos se realizaron usando pruebas de chi-cuadrado para variables categóricas y de t o ANOVA seguido de Tukey para variables continuas con distribución normal. La comparación entre variables con distribución no paramétrica fuer realizada mediante prueba de Mann-Withney. Para evaluar la asociación entre variables continuas se realizó un análisis de correlación lineal y cálculo del coeficiente de correlación de Pearson. Se consideró una significancia de 5% para los análisis estadísticos.
Resultados
Fueron evaluados 161 escolares (77 varones y 84 mujeres) con edad promedio de 10,27 ± 0,97 años. Del grupo de estudio, 32,9% fueron obesos, 33,3% hipertensos, 16,1% RI y 12,4% tenían SM (Tabla 1). Cincuenta y nueve (36,7%) tenían algún tipo de dislipidemia El 8% presentó hipercolesterolemia, 19,5% hipertrigliceridemia, 6,3% cLDL elevado, siendo la alteración más frecuente cHDL disminuido con 25,2% (datos no mostrados).
En la tabla 1 se resumen las variables clínicas, antropométricas y bioquímicas del grupo de estudio según presencia de dislipidemias. Sujetos dislipidémicos presentaron mayor prevalencia de sobrepeso y obesidad y SM (p<0,05), mientras que no se observaron diferencias en las frecuencias de hipertensión y RI. Igualmente estos individuos tuvieron mayores valores de IMC z-score, circunferencia abdominal e ICC (p<0,05).
Los individuos dislipidémicos tuvieron un perfil lipídico más aterogénico representado por mayores valores de CT, TG, cLDL, cVLDL y c-noHDL, asi como menor concentración de cHDL (p<0,01; Tabla 1). Además, los índices de aterogenicidad TG/cHDL e IAP estaban significativamente aumentados en el grupo con dislipidemia (p<0,001). No se observaron diferencias en parámetros del perfil glicémico entre los grupos (p>0,05, Tabla 1).
En la figura 1 se presenta el porcentaje de AFMV y CS de acuerdo a diferentes condiciones clínicas y según alteración específica de parámetros del perfil lipídico. El %AFMV (Figura 1A) y %CS (Figura 1B) no varió según estado nutricional, dislipidemia, RI o presencia de SM (p>0,05).
De acuerdo a las alteraciones del perfil lipídico, individuos con cHDL disminuido (<40 mg/dL) presentaron menor %AFMV (p<0,05; Figura 1C), mientras que el %CS no mostró diferencias según alteraciones en CT, triglicéridos, cLDL o cHDL (p>0,05; Figura 1D).
Apenas 15 participantes del estudio fueron considerados físicamente activos (9,4%), mientras que al usar el criterio percentilar, 40 fueron considerados sedentarios (24,8%). En la tabla 2 se resumen las frecuencias de condiciones clínicas y alteraciones del perfil lipídico de acuerdo a las condiciones de físicamente activos y conducta sedentaria.
El ser físicamente activo, es decir realizar 60 minutos de AFMV al día, se asoció con menor frecuencia de SM (p=0,046), dislipidemia (p=0,032) y cHDL (p=0,013) disminuido (Tabla 2). Es destacable que ninguno de los niños/as considerados físicamente activos presentó alguna de dichas alteraciones, siendo ellas exclusivas de niños que no cumplen con criterios mínimos de AF diaria. Por otro lado, los parámetros evaluados no se asociaron a conducta sedentaria (Tabla 2).
En la tabla 3 se muestra la correlación de %AFMV y %CS con parámetros bioquímicos. El %AFMV se correlacionó positivamente con concentraciones de cHDL (r=0,157; p=0,048). Por otro lado, el %CS se correlacionó positivamente con la concentración de glucosa plasmática (r=0,159; p=0,044) (Tabla 3). Además, el %CS se observó directamente correlacionado con valores de HOMA-IR (r=0,178; p=0.037) e inversamente con Quicki (r=-0,160; p=0,044).
El %AFMV se relacionó con menor riesgo aterogénico de acuerdo a los índices de riesgo evaluados. Como se observa en la figura 2, el %AFMV se correlaciona inversamente con valores de los índices aterogénicos TG/cHDL (r=-0,193, p=0,015; Figura 2A) e IAP (r=-0,214, p=0,006; Figura 2B).
Tabla 1. Variables clínicas, antropométricas y bioquímicas de participantes del estudio en el grupo total y según presencia de Dislipidemias.
Número de individuos entre paréntesis. Variables categóricas son presentadas en porcentajes y comparadas por prueba de X2. Variables cuantitativas son presentadas como media ± desvío estándar y fueron comparadas por prueba t o Mann-Whitney para variables con distribución paramétrica y no paramétrica respectivamente. PAS: presión arterial sistólica, PAD: presión arterial diastólica, IMC: índice de masa corporal, CA: circunferencia abdominal, LDL: lipoproteína de baja densidad, HDL: lipoproteína de alta densidad, VLDL: lipoproteína de muy baja densidad. HOMA-IR: Homeostatic model assessment-insulin resistance, Quicki: Quantitative Insulin Sensitivity Check Index, TG/HDL: índice triglicéridos/colesterol HDL, IAP: índice de aterogenicidad del plasma.
Figura 1: Porcentaje de actividad física moderada a vigorosa (AFMV) y porcentaje en conducta sedentaria (CS) por día según condiciones clínicas y dislipidemias. La media y desvío estándar del porcentaje de actividad física o conducta sedentaria es representado en columnas y fueron comparadas por prueba t o Mann-Whitney para variables con distribución paramétrica y no paramétrica, respectivamente. (A) Porcentaje de AFMV según estado nutricional, Dislipidemia, Insulinoresistencia y Síndrome metabólico. (B) Porcentaje de CS. según estado nutricional, Dislipidemia, Insulinoresistencia y Síndrome metabólico. (C) Porcentaje de AFMV de acuerdo a tipo de alteración del perfil lipídico (D) Porcentaje de CS de acuerdo a tipo de alteración del perfil lipídico. NP: normopeso, SP: sobrepeso, OB: obesidad, DLP: con dislipidemia, noDLP: sin dislipidemia, RI: resistente a la insulina, noRI: no resistente a la insulina, SM: con síndrome metabólico, noSM: sin síndrome metabólico, LDL: lipoproteína de baja densidad, HDL: lipoproteína de alta densidad.
Tabla 2. Asociación entre ser clasificado como físicamente activo o sedentario con diferentes condiciones clínicas y tipos de dislipidemias en niños/as de la Región de la Araucanía (n=161).
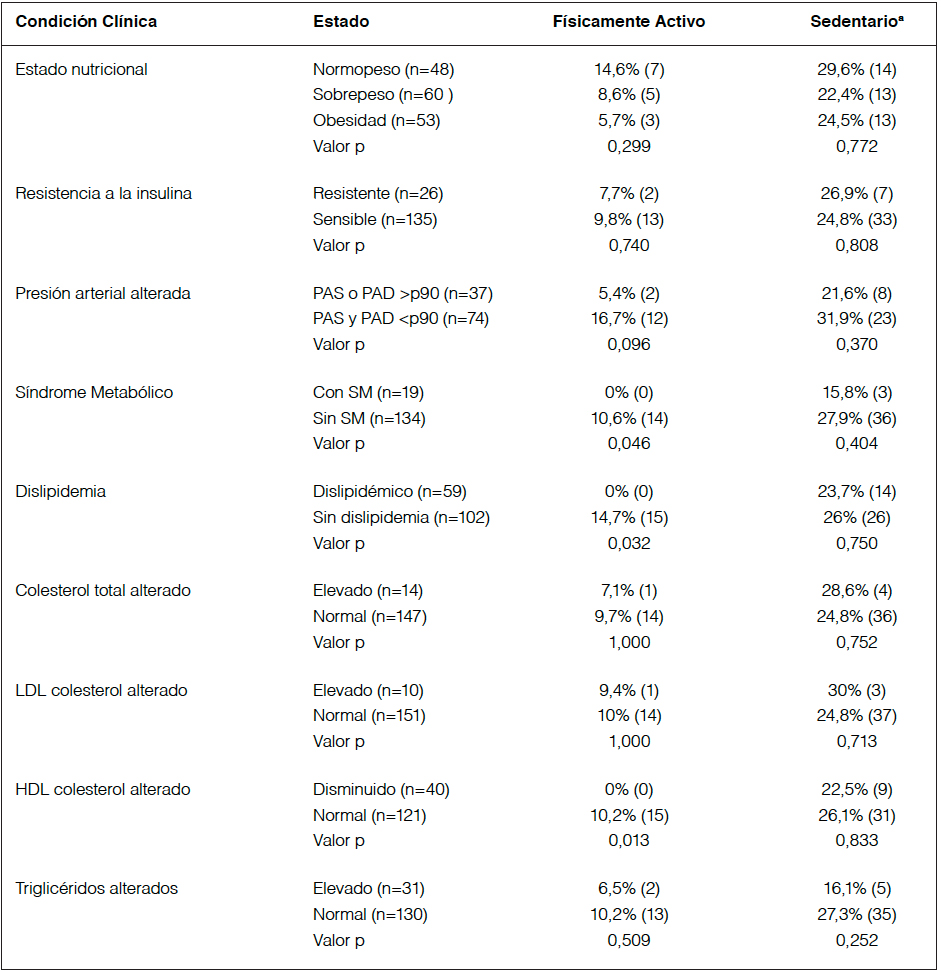
Número de individuos entre paréntesis. Variables son presentadas en porcentajes y comparadas por prueba de X2 o prueba exacta de Fisher. Valores de corte para parámetros alterados del perfil lipídico fueron determinados según recomendación del Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents y American Academic of Pediatrics para población pediátrica. LDL: lipoproteína de baja densidad, HDL: lipoproteína de alta densidad, PAS: presión arterial sistólica, PAD: presión arterial diastólica, p90: percentil 90, SM: Síndrome metabólico. aFueron considerados sedentarios individuos con porcentaje de conducta sedentaria superior al percentil 75.
Tabla 3. Correlación de porcentaje del tiempo diario en actividad física moderada a vigorosa y en conducta sedentaria con variables bioquímicas en niños/as de la Región de la Araucanía (n=161).
Correlación de porcentaje de actividad física moderada a vigorosa (AFMV) y porcentaje de conducta sedentaria (CS) con variables antropométricas y bioquímicas fueron evaluadas a través del Coeficiente de Correlación de Pearson (r). IMC: índice de masa corporal, PAS: presión arterial sistólica, PAD: presión arterial diastólica, LDL: lipoproteína de baja densidad, HDL: lipoproteína de alta densidad, VLDL: lipoproteína de muy baja densidad. HOMA-IR: Homeostatic model assessment-insulin resistance; Quicki: Quantitative Insulin Sensitivity Check Index.
Figura 2:Correlación entre (A) porcentaje de actividad física moderada a vigorosa (AFMV) e índice de aterogenicidad del plasma ([log(TG/HDL-c)]), y entre (B) porcentaje de AFMV e índice triglicéridos/colesterol HDL. Correlaciones fueron evaluadas a través de la prueba de correlación de Pearson. IAP: índice de aterogenicidad del plasma, TG: triglicéridos, cHDL: colesterol de la lipoproteína de alta densidad, r: coeficiente de correlación.
Discusión
De la muestra de estudiantes pertenecientes a la comuna de Carahue, Región de La Araucanía, existió una prevalencia de un 32,9% de obesidad, siendo un 7,8% mayor que el porcentaje nacional21, dato muy relevante, pues el exceso de peso durante la infancia y adolescencia se asocia con mayor probabilidad de dislipidemias22,23. Nuestro estudio confirma lo anterior, ya que el 38% de una muestra de la misma población tenía dislipidemias, cifra superior al 20,2% encontrado en población norteamericana los años 2011 y 20126. También la prevalencia de dislipidemias de nuestro estudio fue superior a la de los escolares de la comuna de Puente Alto, Región Metropolitana estudiada por Barja y colaboradores en el año 20155.
Los cambios en el estilo de vida que conducen a la obesidad durante la infancia y adolescencia se asocian con dislipidemias e hipertensión. Estos cambios se asocian a factores relacionado con la edad, el nivel educacional, la actividad física y obesidad abdominal tanto en hombres como en mujeres24,25. Dentro de los cambios en el estilo de vida, la inactividad física se relaciona con mayor frecuencia de dislipidemias. Un metaanálisis de ensayos clínicos controlados reportó que la aplicación de programas que estimulan la actividad física en niños disminuyen los niveles de TG [-0,09 mmol/l (IC: 95%= 0,14- 0,04]26. Un aumento en el %AFMV se asoció con una disminución del riesgo de alteraciones de cHDL y TG en población norteamericana y finlandesa27,28. Nuestro estudio obtuvo resultados similares, en los niveles de cHDL pero no en triglicéridos26. En niños finlandeses (6-8 años) se encontró, mediante modelos de regresión lineal ajustados por sexo y edad, que la AF total se asociaba inversamente a riesgo cardiometabólico (β = -0,135, p = 0,004), calculado como la sumatoria de índices z de los factores de riesgo circunferencia abdominal, insulina, glucosa, TG, PAS y PAD27. También encontraron que la AF total determina menores valores de insulina (β = -0,099, p = 0,034), TG (β = -0,166, p < 0,001), cLDL (β = -0,094, p = 0,046) y mayores valores de cHDL (β = 0,144, p = 0,002)27,28.
Al igual que nuestro estudio, en muestra de escolares chinos la conducta sedentaria no se asoció con la presencia de dislipidemias29, pero los varones tuvieron mayor riesgo cuando pasaban más tiempo frente al televisor o usando computadores (OR = 3.04, 95% CI 1.24–7.45).
El aumento de la AF determina una disminución de los niveles de insulina y HOMA-IR en niños españoles30 y en nuestro estudio encontramos una correlación directa de %CS con glicemia y HOMA-IR, y negativa con Quicki. A pesar de que los datos no evidencian una correlación lineal fuerte, nuestros resultados sugieren que un aumento del tiempo de conducta sedentaria se relacionaría con aumento de valores de glicemia e índices de resistencia insulínica, que podrían verse aún más afectados en el futuro.
En relación a los índices de aterogenosidad, ambos índices utilizados, IAP y TG/cHDL, se correlacionaron negativamente con %AFMV. Pocos estudios han evaluado estos parámetros en niños/as, por lo que su asociación con AF en esta población es una importante contribución de este estudio. Por otro lado, no existen datos de la relación de AF medida objetivamente e índices de aterogenicidad. Un estudio previo, en adultos jóvenes reportó que una AF reducida determina un aumento del IAP31.
Nuestro estudio presenta algunas limitaciones, tales como la falta de criterio para categorizar niveles de CS en población infanto-juvenil a nivel internacional y su relativamente pequeño tamaño de muestra puede limitar nuestras conclusiones. Además, las características propias de un diseño transversal limitan evaluar factores causales.
En conclusión, niños y niñas físicamente activos mostraron menor riesgo de presentar síndrome metabólico, dislipidemia y cHDL alterado. Además, niños y niñas que pasaron mayor porcentaje del tiempo diario realizando AFMV se relacionó con mayores valores de cHDL y menor riesgo cardiometabólico debido a la reducción de índices aterogénicos. El porcentaje de tiempo en conductas sedentarias por día se relacionó con resistencia a la insulina, reflejado en un aumento en valores de glucosa y HOMA-IR y reducción de Quicki en escolares de la Región de La Araucanía. Las estrategias de promoción de salud deben seguir esforzándose en promover más actividad física y reducir el tiempo en conductas sendentarias, ya que estos hallazgos sugieren que podrían tener un efecto protector de salud en niños y niñas.
Agradecimientos: Agradecemos a todos los participantes y funcionarios de escuelas y Departamento de Educación Municipal de la comuna de Carahue que voluntariamente contribuyeron con esta investigación. El presente trabajo fue financiado por el Fondo de Investigación UNETE (#UNT15- 004) del Convenio de Desempeño Regional, FRO 1301, Universidad de La Frontera y Proyecto SOCHED Nº 2017-17 de la Sociedad Chilena de Endocrinología Diabetes.
Referencias
- Defunciones y Mortalidad por causas - DEIS [Internet]. [cited 2019 Oct 30]. Available from: http://www.deis.cl/defunciones-y-mortalidad-porcausas/
- Encuesta nacional de salud 2016-2017 Primeros resultados.
- Tietge UJF. Hyperlipidemia and cardiovascular disease: Inflammation, dyslipidemia, and atherosclerosis. Current Opinion in Lipidology. 2014 Feb; 25(1): 94-95.
- Barja Salesa Y, Cordero María Luisa B, Baeza L Cecilia, Hodgson B. María Isabel. Diagnóstico y tratamiento de las dislipidemias en niños y adolescentes Recomendaciones de la Rama de Nutrición de la Sociedad Chilena de Pediatría. 2014; 367-377.
- Barja Yáñez S, Arnaiz Gómez P, Villarroel Del Pino L, Domínguez De Landa A, Castillo Valenzuela O, Farías Jofré M, et al. Dislipidemias en escolares chilenos: prevalencia y factores asociadosasociados. Nutr Hosp. 2015; 31(5): 2079-2087.
- Kit BK, Kuklina E, Carroll MD, Ostchega Y, Freedman DS, Ogden CL. Prevalence of and trends in dyslipidemia and blood pressure among US children and adolescents, 1999-2012. JAMA Pediatr [Internet]. 2015 Mar [cited 2019 Oct 23]; 169(3): 272-279. Available from: http:// www.ncbi.nlm.nih.gov/pubmed/25599372
- Sapunar J, Aguilar-Farías N, Navarro J, Araneda G, Chandía-Poblete D, Manríquez V, et al. High prevalence of dyslipidemia and high atherogenic index of plasma in children and adolescents. Rev Med Chil. 2018 Dec 1; 146(10): 1112-1122.
- Irurita M, Juan LL, Irurita J, De Saavedra MTM, Déniz C, Juan JAL, et al. Utilidad del índice aterogénico en la predicción de enfermedad coronaria prematura. Clin e Investig en Arterioscler. 2007 May 1; 19(3): 136-142.
- Center for desease control and Prevention. A Report of the Surgeon General The President’s Council on Physical Fitness and Sport Physical Activity and Health. 1996; 1: 185-151.
- Ward DS. Physical activity in young children: The role of child care. Med Sci Sports Exerc. 2010 Mar; 42(3): 499-501.
- Moschonis G, Mavrogianni C, Karatzi K, Iatridi V, Chrousos GP, Lionis C, et al. Increased physical activity combined with more eating occasions is beneficial against dyslipidemias in children. The Healthy Growth Study. Eur J Nutr. 2013 Apr; 52(3): 1135-1144.
- Sapunar J, Aguilar-Farías N, Navarro J, Araneda G, Chandia-Poblete D, Manríquez V, et al. [High prevalence of overweight, obesity, insulin resistance and metabolic syndrome in rural children and adolescents]. Rev Med Chil [Internet]. 2018 Sep [cited 2019 Nov 5]; 146(9): 978-986. Available from: http://www.ncbi.nlm.nih.gov/pubmed/30725017
- De S, Pública S, De Políticas D, Saludables P, Promoción Y, De Nutrición D, et al. Norma para la evaluacion nutricional de niños, niñas y adolescentes de 5 años a 19 años de edad. 2016.
- Report of the Second Task Force on Blood Pressure Control in Children-1987. Task Force on Blood Pressure Control in Children. National Heart, Lung, and Blood Institute, Bethesda, Maryland. Pediatrics. 1987 Jan [cited 2019 Nov 5]; 79(1): 1-25. Available from: http://www.ncbi.nlm.nih.gov/pubmed/3797155
- De Jesus JM. Expert panel on integrated guidelines for cardiovascular health and risk reduction in children and adolescents: Summary report. Pediatrics. American Academy of Pediatrics; 2011; 128.
- Barlow SE. Expert committee recommendations regarding the prevention, assessment, and treatment of child and adolescent overweight and obesity: summary report. Pediatrics. 2007; 120(Suppl 4): 164-192.
- Barja S, Arnaiz P, Domínguez A, Villarroel L, Cassis B, Castillo O, et al. Insulinemia e índice HOMA en niños y adolescentes chilenos. Rev Med Chil. 2011 Nov; 139(11): 1435-1443.
- Calahorro Cañada F, Torres-Luque G, López-Fernández I, Santos- Lozano A, Garatachea N, Carnero EÁ. Actividad física y acelerometría; orientaciones metodológicas, recomendaciones y patrones. Nutr Hosp. 2015; 31(1): 115-128.
- Evenson KR, Catellier DJ, Gill K, Ondrak KS, McMurray RG. Calibration of two objective measures of physical activity for children. J Sports Sci. 2008; 26(14): 1557-1565.
- OMS. Recomendaciones mundiales sobre la actividad física para la salud. WHO. 2013; 1: 18-20.
- Junaeb Ministerio de Chile. Mapa Nutricional 2018 Resumen Estado Nutricional. 2018.
- Elmaoğulları S, Derya T, Seyit Ahmet Uçaktürk, Karaca Kara F, Demirel F. Prevalence of Dyslipidemia and Associated Factors in Obese Children and Adolescents. J Clin Res Pediatr Endocrinol. 2015; 228-234.
- Reuter CP, Tatiana Da Silva P, Dagmar J, Renner P, Daniel De Mello E, Rosane De Moura Valim A, et al. Dyslipidemia is Associated with Unfit and Overweight-Obese Children and Adolescents. Arq Bras Cardiol. 2016; 106(3): 188-193.
- Qi L, Ding X, Tang W, Li Q, Mao D, Wang Y. Prevalence and Risk Factors Associated with Dyslipidemia in Chongqing, China. Int J Environ Res Public Health. 2015 Oct 26 [cited 2019 Oct 23]; 12(10): 13455-13465. Available from: http://www.ncbi.nlm.nih.gov/pubmed/26516874
- Corkins MR, Daniels SR, de Ferranti SD, Golden NH, Kim JH, Magge SN, et al. Nutrition in Children and Adolescents. Medical Clinics of North America. W.B. Saunders. 2016; 100: 1217-1235.
- Cesa CC, Sbruzzi G, Ribeiro RA, Barbiero SM, de Oliveira Petkowicz R, Eibel B, et al. Physical activity and cardiovascular risk factors in children: Meta-analysis of randomized clinical trials. Preventive Medicine. Academic Press Inc. 2014; 69: 54-62.
- LeBlanc AG, Janssen I. Dose-response relationship between physical activity and dyslipidemia in youth. Can J Cardiol. 2010; 26(6): 201-205.
- Väistö J, Eloranta AM, Viitasalo A, Tompuri T, Lintu N, Karjalainen P, et al. Physical activity and sedentary behaviour in relation to cardiometabolic risk in children: Cross-sectional findings from the Physical Activity and Nutrition in Children (PANIC) Study. Int J Behav Nutr Phys Act. 2014; 11: 55-65.
- Zheng W, Chen Y, Zhao A, Xue Y, Zheng Y, Mu Z, et al. Associations of sedentary behavior and physical activity with physical measurements and dyslipidemia in school-age children: a cross-sectional study. BMC Public Health. 2016 [cited 2019 Nov 5]; 16(1): 1186. Available from: http://www.ncbi.nlm.nih.gov/pubmed/27881102
- Cordova A, Villa G, Sureda A, Rodriguez-Marroyo JA, Sánchez-Collado MP. Actividad física y factores de riesgo cardiovascular de niños españoles de 11-13 años. Rev Esp Cardiol. 2012 Jul; 65(7): 620-626.
- Bacelova MG, Nikolova JG, Deneva T, Nikolov PF. Arterial stiffness, plasma atherogenic index and soluble cell adhesion molecules in healthy young adults with reduced physical activity. Arch Physiol Biochem. 2018 Aug 8; 124(4): 357-360.