Transición en diabetes tipo 1: evaluación y tratamiento psicosocial. Caso clínico
Guillermo Santibáñez G.1
Transition in type 1 diabetes: psychosocial evaluation and treatment. Case report
1Doctor en Psicología, Unidad de Diabetes. Hospital San Juan de Dios.
Sin apoyo financiero. Sin conflicto de interés.
Correspondencia a: Guillermo Santibáñez González Chacabuco 419, Santiago. Celular: +569 98087069 Fax: +56 226817414 E mail: guillermo.santibanez@ redsalud.gob.cl
Recibido: 17-03-2016
Aceptado: 23-05-2016
Healthcare transition from a pediatric clinic to an adult clinic can represent a challenge for the health teams who work with chronic pathologies. This case describes a 15,3 years old adolescent with type 1 diabetes, attended by a pediatrician since the beginning of his diagnosis at 8 years old. The psychological evaluation was performed with tests: the person in the rain, the Lüscher colors and the Millon personality inventory before and after one year of psychosocial treatment. It was achieved improvement in his psychosocial functioning (empathy, self-affirmation, emotional regulation, relationships) and his metabolic control, enabling recommend his transfer to adult diabetologist.
Key words: Transition, adolescent, diabetes.
La transición del cuidado en la atención de salud1 es un desafío adicional para los adolescentes con diabetes tipo 1 (DM1) y sus familias. El cambio de la atención pediátrica a la de adulto es parte del proceso de crecimiento y maduración biopsicosocial que todos deben enfrentar. La existencia de programas de transición1, es necesario que incluyan un profesional psicólogo, ya que la DM1 es una patología de tratamiento complejo que requiere la intervención personal del adolescente, en general vulnerable, para asegurar el buen control metabólico y prevenir las complicaciones agudas y crónicas.
El caso clínico que se presenta es para poner de manifiesto la necesidad de una evaluación y tratamiento psicológico de los adolescentes con DM1 especialmente en el período de transición de su atención de salud.
Caso clínico
Adolescente, sexo masculino, 15,3 años de edad. Se controla desde su debut a los 8 años en la Unidad de Diabetes Pediátrica. Pertenece a una familia compuesta por madre y padre en edad adulta media y un hermano menor pre-escolar. Es derivado a psicólogo para evaluación psicosocial por su eventual transición a diabetólogo de adultos; ya que se recomienda a los mayores de 15 años su traslado a esta atención.
Entrevista psicológica familiar
La madre refiere que necesita ayuda para manejar los cambios anímicos y conductuales de su hijo, tanto en el hogar como en la escuela; su autocuidado y control metabólico es deficiente (HbA1c 11,0%). Es importante el duelo familiar por muerte hace un año de otro hermano menor del adolescente. Los padres se muestran ansiosos y sobre-exigidos. Existe el antecedente de dos suicidios masculinos en la familia materna.
El adolescente ha tenido tratamiento psicológico y psiquiátrico por descontrol de impulsos en un centro de salud mental. Está con alta de ambas atenciones.
Evaluación psicológica del adolescente
Se aplicaron los test: La persona bajo la lluvia, Los colores de Lüscher e Inventario de personalidad de Millon.
Persona bajo la lluvia3 es una técnica gráfica proyectiva de indicadores psicopatológicos; invita al evaluado a colocarse bajo condiciones ambientales desagradables para acceder a los trazos más profundos de su intimidad.
Como toda técnica gráfica proyectiva es de fácil, simple y amplia aplicación pero de difícil interpretación, debe ser leído por quien posee competencia para ello. El paciente en el test de persona bajo la lluvia (Figura 1a) presenta: identidad inmadura interpretado por la ausencia de rasgos faciales, problemas al relacionarse (manos empuñadas), mecanismos adaptativos insuficientes (ausencia de paraguas), sentimientos de presión ambiental (lluvia exclusivamente sobre la persona) y sentimientos de apatía y vacío (dibujo “pobre”, ausencia de detalles).
Test de los colores es un test de indicadores emocionales4 de tipo proyectivo ideado por Max Lüscher para evaluar el estado psicofisiológico de una persona, su estilo de afrontamiento del estrés y otras características estables de su personalidad.
Al aplicar el test de los colores al paciente, se encontró (Figura 2a): muy baja empatía (azul), alta autoafirmación (verde), presencia de agresividad (rojo) y alta impulsividad (amarillo).
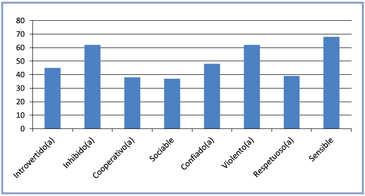
Test de personalidad de Millon5 fue elaborado para elucidar y cuantificar los rasgos de personalidad de los adolescentes, obteniendo información de los valores de los adolescentes normales y de aquellos que necesitan ser ayudados en el marco clínico. Los rasgos de personalidad predominantes del caso, según este test (Figura 3) son: inhibido, violento y sensible.
Se le recomienda permanecer en atención pediátrica y tratamiento psicológico individual con consejería familiar por 6 meses; con el objeto de desarrollar la auto-observación y lograr un conocimiento más realista de sí mismo, regular los estados emocionales negativos con énfasis en el control de impulsos, reconocer y modificar los patrones de comunicación intrafamiliar y mejorar la adherencia.
Evolución del caso a los 6 meses
Se consolida el vínculo terapéutico, reconoce problemas de autoestima y descontrol de impulsos, coopera con las intervenciones conductuales, disminuye la carga emocional de los desacuerdos entre padres e hijo y logra mayor autonomía en su autocuidado diabético aunque sin mejoría metabólica (HbA1c 11,0%).
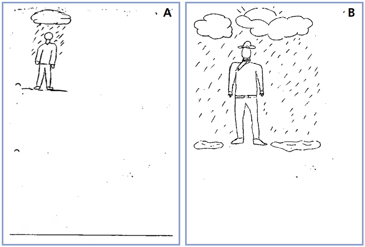
Figura 1. Dibujos persona bajo la lluvia. A) pre-intervención; B) post-intervención.
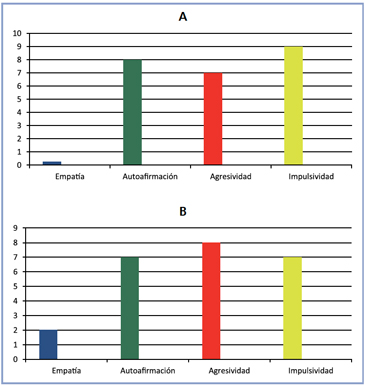
Figura 2. Indicadores emocionales test de los colores: A) pre-intervención;
B) post-intervención.
Se activa programa1,2 de Transición adulta y se indica seguimiento psicosocial por un año
Ingreso del caso a la atención de adulto, a los 3 meses del traslado, teniendo el adolescente 16 años cumplidos.
Se envía e-mail al médico de adulto para informar de la derivación y de la evaluación psicosocial; se tiene una conversación personal con el profesional para aclarar las dudas. Se inicia un año de seguimiento psicosocial con controles mensuales.
Objetivos del seguimiento psicosocial
Fortalecer los objetivos terapéuticos pre-traslado con énfasis en la adaptación escolar, evaluar la adaptación del adolescente al sistema de atención adulta, incentivar la autonomía e iniciativa en la búsqueda de ayuda, reconocer las dificultades de adherencia y proponer soluciones con la colaboración del resto de los profesionales, motivar la planificación de metas y asumir los desafíos de una vida con diabetes. Evitar recaídas y preparar la etapa post-traslado.
Re-evaluación psicológica del adolescente, al año de seguimiento, con los test
Persona bajo la lluvia (Figura 1b) señala: identidad inmadura (ausencia de rasgos faciales), mejoría en las relaciones (manos detalladas), mecanismos adaptativos (inclusión de sombrero como protector) y presión ambiental disminuida (lluvia más allá del personaje). Regulación de los sentimientos de apatía y vacío (dibujo con detalles y mejor distribuido en la hoja).
Test de los colores (Figura 2b) indica: empatía aumentada (azul), autoafirmación equilibrada (verde), agresividad levemente aumentada (rojo) e impulsividad equilibrada (amarillo).
Conclusiones al equipo médico: adolescente aún vulnerable: autoestima inestable; sin embargo, logra mayor regulación emocional y mejor adaptación familia-escuela. Familia estructurada con disminución del conflicto padres e hijo y mayor tolerancia a la disfuncionalidad ocasional. El adolescente decide mantener dos controles psicosociales anuales para apoyo de la adherencia.
Mejoría en el control metabólico HbA1c 9,4% y actitud positiva ante su tratamiento. Autonomía e iniciativa para solicitar apoyo en sus recaídas.
Discusión
La planificación de un programa de transición que involucre a los Servicios de Pediatría y de Adultos es indispensable para asegurar la continuidad en el tratamiento de la DM1 y así evitar las futuras complicaciones que pudieran impactar negativamente en la calidad de vida de los pacientes7.
En este caso la derivación oportuna a psicología permitió la evaluación y seguimiento psicosocial adecuados de un adolescente con perturbaciones en el área de su autoestima, afectos y adaptación familia-escuela.
Tal como lo menciona la Organización Mundial de la Salud (OMS) existen factores psicosociales que influyen en la adherencia de los pacientes a su terapia diabética y éstos son algunos de los que se pesquisaron, evaluaron y trataron en este caso en particular7.
Si bien es cierto la intervención psicológica no terminará con la condición crónica de un adolescente ni quizás mejorará significativamente su control metabólico, sí permitirá modificar la actitud frente a la enfermedad y proteger su vida psicológica y social de los vaivenes de su diabetes.
Para que un programa de transición funcione es importante la colaboración de todos los profesionales que participan del cuidado diabético de los adolescentes con un compromiso para conocer y comprender las características propias de esta fase evolutiva del desarrollo humano.
Del mismo modo, se necesita establecer objetivos básicos de transición2,6 para evaluar su efectividad e impacto en la condición psicológica y médica de los adolescentes que deberán continuar su atención en un Servicio de Adultos.
De acuerdo con la bibliografía y la experiencia del autor, éstos deben ser los objetivos mínimos de un Programa de Transición:
- Continuidad del cuidado diabético. Garantizar que entre el último control pediátrico y el primero en adulto no pasen más de 3 meses.
- Regularidad de los controles médicos. Supervisar que existan 4 controles al año cada 3 meses, como mínimo.
- Establecer vínculo terapéutico entre médico y adolescente.
Asegurar que el mismo médico realice los controles durante el primer año de transición adulta. - Realizar seguimiento psicosocial8. Derivar a re-evaluación o tratamiento psicológico según las necesidades psicosociales del caso y su impacto en la adherencia.
- Mantener o mejorar el control glicémico. Revisar el historial de los valores de HbA1c durante la transición.
Agradecimientos
Agradezco a la BQ Pilar Durruty A, Profesor Asociado
de la Facultad de Medicina de la Universidad de Chile,
por su motivación y ayuda en la realización de este manuscrito.
Referencias bibliográficas
- Peters A, Laffel L, American Diabetes Association Transitions Working Groups. 2011. Diabetes care for emerging adults: recommendations for transition from pediatric to adult diabetes care systems. Diabetes Care 34: 2477-2485.
- Hilliard M, Perlus J, Clark L, Haynie D, Plotnick L, Guttmann-Bauman I, et al. 2014. Perspectives from before and after the pediatric to adult care transition. A mixed-methods study in type 1 diabetes. Diabetes Care 37: 346-354.
- Querol S, Chaves M. 2011. Aplicación. Consigna y administración. Interpretación. En: Querol S, Chaves M. Test de la persona bajo la lluvia. Adaptación y Aplicación. Buenos Aires, Lugar Editorial p. 11-12.
- Del Longo N. 2001. Análisis de las columnas verticales. En: Del Longo N. Manual Lüscher: Manual para el uso clínico y no clínico del Test de Lüscher. Santiago de Chile, CDO Consultores p. 130-140.
- Jiménez F, Ávila A, Sánchez G, Merino V. 1992. Características generales. En: Jiménez F, Ávila A, Sánchez G, Merino V. Inventario de personalidad para jóvenes de Theodore Millon: Adaptación española. Universidad de Salamanca p. 6-11.
- Lyons S, Becker D, Helgeson V. 2014. Transfer from pediatric to adult health care: Effects on diabetes outcomes. Pediatr Diabetes 15: 10-17.
- Sabaté E. Diabetes. En: Sabaté E. 2004. Adherencia a los tratamientos a largo plazo. Washington D.C., Organización Panamericana de la Salud p. 80-82.
- Pasqualini D, Llorens A. 2010. Anexo 1 Historia del adolescente. En: Pasqualini D, Llorens A. Salud y bienestar de los adolescentes y jóvenes: una mirada integral. Buenos Aires, Organización Mundial de la Salud y Or ganización Panamericana de la Salud p. 681-682.