Posturografía en pacientes diabéticos evaluados mediante Balance Rehabilitation Unit: Una mirada integraligital
Marcela Arias Barredo1*, María Victoria Figueroa Souper2, Anakena Ibaceta Díaz3.
Posturography in Diabetic Patients evaluated through Balance Rehabilitation Unit: A comprehensive look
- Médico, Hospital de Día Geriátrico. Santiago, Chile.
- Kinesióloga, Hospital de Día Geriátrico. Santiago, Chile.
- Mg. Bioestadística, Universidad de
Santiago de Chile. Santiagoección de diabetología. Departamento
de Medicina Interna Hospital del Salvador.
Santiago, Chile.
*Correspondencia: Marcela Arias Barredo / ariasuy@gmail.com
Conflicto de interés: los autores declaran no tener conflicto de interés.
Recibido: 01-07-2024.
Aceptado: 02-09-2024.
Resumen: La diabetes mellitus (DM) afecta la marcha y el balance en la población
de adultos mayores. Quienes la padecen presentan menor velocidad de marcha y
mayor alteración del equilibrio, lo que se intensifica con la presencia de polineuropatía.
La posturografía aporta datos objetivos sobre el equilibrio a través del Balance
Rehabilitation Unit (BRU), evaluando las áreas visual, vestibular y sensitiva.
El principal objetivo de este trabajo fue comparar el desempeño posturográfico en
adultos mayores con DM respecto a aquellos sin la enfermedad. Metodología: Estudio
descriptivo, transversal y observacional con adultos mayores de 60 años en
rehabilitación entre junio y noviembre de 2019. Se evaluó el uso de ayudas técnicas,
funcionalidad (índice de Barthel y escala de Tinetti), sesiones de rehabilitación,
motivo de ingreso, presencia de DM y polineuropatía. La posturografía determinó el
límite de estabilidad (LOS) y la velocidad de oscilación (VO) del centro de presión.
Los datos se procesaron con SPSS versión 24. Se realizó prueba de normalidad y
comparación de variables cuantitativas con significancia p< 0,05. Resultados: Se
incluyeron 49 personas de 62 a 92 años (promedio 74,1 ± 6,9 años). El promedio de
sesiones de rehabilitación enfocadas en equilibrio, marcha y prevención de caídas
fue de siete. Los criterios de derivación principales fueron alteración del equilibrio
(44,9%) y causa osteomuscular (36,7%). La VO/superficie estable-ojos cerrados y
VO/superficie inestable-ojos cerrados en la posturografía fueron significativamente
superiores en personas con DM (p= 0,043 y p= 0,009, respectivamente). Conclusiones:
Las personas con DM presentan mayor VO en pruebas con ojos cerrados,
tanto en superficie estable como inestable, lo que indica un mayor riesgo de caídas.
Si bien existen escalas de equilibrio y marcha, la posturografía relaciona estímulos
somatosensoriales con parámetros objetivos como LOS y VO, los cuales se encuentran
alterados en personas con DM, incluso sin diagnóstico de polineuropatía.
Palabras clave: Balance; Polineuropatía diabética; Posturografía.
Abstract: Diabetes Mellitus (DM) affects gait and balance in the older adult population.
Those who suffer from it have a lower walking speed and a greater disturbance
of balance, which is intensified by the presence of polyneuropathy. Posturography
provides objective data on balance through the Balance Rehabilitation Unit (BRU),
evaluating the visual, vestibular, and sensitive areas. The main objective of this work
was to compare posturographic performance in older adults with DM with those without
the disease. Methods: A descriptive, cross-sectional, and observational study was conducted with older adults over 60 years of age in rehabilitation between June and
November 2019. The use of technical aids, functionality (Barthel index and Tinetti
scale), rehabilitation sessions, reason for admission, presence of DM, and polyneuropathy
were evaluated. Posturography determined the limits of stability (LOS)
and the velocity of oscillation (VO) of the center of pressure. Data were processed
with SPSS version 24. A normality test and a comparison of quantitative variables
were performed with a significance of p< 0.05. Results: 49 people between 62 and
92 years old (average 74.1 ± 6.9 years) were included. The average number of
rehabilitation sessions focused on balance, gait, and fall prevention was seven. The
main referral criteria were balance disturbance (44.9%) and osteomuscular cause
(36.7%). The VO/stable surface-eyes closed and VO/unstable surface-eyes closed
in posturography were significantly higher in people with DM (p= 0.043 and p= 0.009,
respectively). Conclusions: People with DM have a higher VO in tests with closed
eyes, both on stable and unstable surfaces, which indicates a higher risk of falls.
Although there are balance and gait scales, posturography relates somatosensory
stimuli to objective parameters such as LOS and VO, which are altered in people
with DM, even without a diagnosis of polyneuropathy.
Keywords: Balance; Diabetic polyneuropathy; Posturography
Introducción
El control postural se altera con el envejecimiento, debido a q Se tiene como referencia de tratamiento con realidad virtual (Palma y Antigual, 2011), sobre plataforma de Nintendo modelo Balance Board Wifi, en sujetos con y sin polineuropatía a nivel de CESFAM; sin embargo, este tipo de estudio fue realizado en adultos jovenes, evaluando el balance estático, por lo que no se asemeja a la intervención o diagnóstico que puede realizarse con el equipo BRU y tampoco se relaciona con la población que se atiende en nuestro centro8.
Otra investigación también realizada con la Balance Board en 2010, midió el balance postural mediante una intervención en 20 sujetos de 69 años promedio, trabajando con realidad virtual durante ocho semanas con una frecuencia de tres sesiones, cada una de 20 minutos. Si bien el entrenamiento contribuyó de manera significativa en la mejoría del balance y el control postural en las personas tratadas, ese estudio se toma una muestra de pacientes que no sobrepasan los 70 años y que no tienen diagnóstico de DM9. El objetivo del estudio es comparar el desempeño posturográfico en adultos mayores con DM respecto a aquellos sin la enfermedad, determinando el LOS en personas mayores con y sin DM, con y sin el diagnóstico previo de polineuropatía diabética de extremidades inferiores. A su vez se quiere conocer la velocidad de oscilación en personas mayores con DM ingresadas a rehabilitación
Sujetos, Material y Métodos
Se evaluaron personas mayores de 60 años ingresados a tratamiento de rehabilitación ambulatoria en Hospital de Día Geriátrico (HDG) durante junio 2019 y noviembre 2019 y que cumplieron con los criterios de inclusión y exclusión para el uso de la plataforma de posturografía.
Se establecieron y registraron datos epidemiológicos y de funcionalidad: edad, género, diagnóstico de ingreso a terapia, diagnóstico de DM, período de tiempo desde el diagnóstico, referencia médica de polineuropatía diabética previa a la derivación o referencia del clínico de síntomas neuropáticos (según test DN4) para considerar el diagnóstico de polineuropatía, número de sesiones en rehabilitación, uso de ayudas técnicas para la movilidad, evaluación del dolor mediante Escala Numérica Simple (NRS) o Escala Visual del Dolor (EVA) y evaluación de funcionalidad mediante índice de Barthel y Escala de equilibrio y marcha de Tinetti. El punto de corte para evaluar riesgo alto de caída fue de 20 puntos en la escala de Tinetti10,11. Los rangos para el Índice de Barthel fueron: 40-55 puntos dependencia moderada, mayor a 60 puntos dependencia leve, 100 puntos independiente12. Los rangos para definir severidad del dolor incluyeron: EVA-NRS 0 sin dolor, 1-3 dolor leve, 4-6 dolor moderado, mayor o igual a 7 dolor severo13,14.
Al ingreso a terapia se realiza la posturografía en el equipo de realidad virtual BRU, con medición de los siguientes parámetros: límite de estabilidad (LOS), velocidad de oscilación del centro de presión frente a diferentes estímulos, con ojos abiertos (OA) y ojos cerrados (OC) en superficies estables (SE) e inestables (SI).
Los criterios de exclusión se basan en las limitaciones para utilizar la BRU: diagnóstico de epilepsia, síndrome de Meniére, alteraciones osteoarticulares de tobillo con limitación funcional de dorsiflexión de tobillo, trastorno cognitivo mayor que limite la seguridad de las instrucciones, déficit sensoriales que no puedan ser corregidos durante la posturografía o limite el seguimiento de estímulos, patología discapacitante moderada-severa que limite la posibilidad de adaptarse al estímulo de realidad virtual. A lo anterior se agrega la negativa del usuario a participar o el rechazo a utilizar la realidad virtual como parte de su intervención.
La información se registró en planilla de cálculo Excel, con datos procesados en software estadístico SPSS versión 24, significancia <0,05. Las variables cuantitativas se compararon con prueba t de Student para muestras independientes, en aquellas variables con distribución normal según resultado test de Shapiro-Wilk y prueba U de Mann-Whitney cuando no se cumplió normalidad y análisis de varianza de un factor para comparar edad promedio de grupos de pacientes (sin DM, con DM y personas con DM e indicación de insulina).
Resultados
Se incluyeron 49 personas en el programa, con un rango etario entre 62 y 92 años (promedio 74,1 años, desviación estándar 6,9 años), 61,2% de ellas son mujeres. Sin diferencias significativas edad promedio entre hombres y mujeres. (pvalor= 0,484), tampoco en la edad promedio de personas con y sin DM (pvalor= 0,383). Las sesiones de rehabilitación enfocadas en el equilibrio, marcha y prevención de caídas fueron siete en promedio, siendo los criterios de derivación principalmente por alteración del equilibrio 44,9% y causa osteomuscular 36,7%, como se muestra en la tabla 1.
En relación con el diagnóstico de DM se presentan los siguientes datos:
28,6% sin diagnóstico previo de DM (edad promedio 72,29+6,82 años), 71,4% con diagnóstico de DM. De los pacientes con diagnóstico previo de DM: 28,6% tenían requerimiento de insulina (edad promedio 71,50+6,49 años), 71,4% sin requerimiento de insulina para el control de su enfermedad (75,28+6,89 años), 14,3% de las personas con DM presentaban previamente diagnóstico de polineuropatía diabética.
Cuando se cruzaron las variables de edad y presencia de DM, con el tratamiento de insulina (tratamiento indicado o no), no se encontraron diferencias significativas en la edad promedio de estos tres grupos, sin DM, con DMIR, con DMNIR. (p= 0,233).
Tiempo de evolución desde el diagnóstico de DM:
Menor a seis años 25,7%, entre 6-10 años 5,7%, mayor a 10 años desde su diagnóstico 28,6%.
El requerimiento del uso de ayuda técnica para la movilidad en relación con el diagnóstico de DM fue el siguiente: 70,8% de las personas evaluadas no requerían ayuda técnica, 29,2% si la utilizaban (el tipo de ayuda técnica que necesitaban es el bastón ortopédico en 92,8% de ellos).
De las personas sin diagnóstico de DM solo el 7,1% necesitaba usar ayuda técnica, las personas con diagnóstico previo de DM requerían el uso de la ayuda técnica para la movilidad en 38,2% de ellos. La evaluación del dolor al ingreso presenta: 25,0% sin presencia de dolor, 2,1% dolor en rango leve, 29,1% dolor moderado y 43,8% dolor severo. Al ingreso 31,3% personas presentaron dependencia leve y 58,3% independencia según el índice de Barthel. Los resultados de la evaluación kinésica mediante la Escala de Equilibrio y Marcha de Tinetti evidencian que 12,1% presentaron riesgo alto de caídas (puntaje menor o igual a 19 puntos en la escala).
Los resultados de la posturografía se muestran en la tabla 2, las personas con DM presentan mayores diferencias entre los valores máximos y mínimos, observados en las once variables de posturográficas. Los resultados tienen variaciones estadísticamente significativas en los siguientes resultados: superficie estable/estímulos sacádicos (p0,005), superficie estable/estímulos optokinéticos de derecha a izquierda (p0,006), superficie estable/estímulos vestibulares de izquierda a derecha (p0,026), superficie estable/estímulos vestibulares de arriba hacia abajo (0.0169), presentando mayor alteración las personas con diagnóstico de DM. Los resultados en que se retira el estímulo visual durante la posturografía también presentan mayor alteración en las personas mayores con DM: superficie inestable/ojos cerrados (p0,009), superficie estable/ ojos cerrados (p0,043). La mayor velocidad de oscilación está presente en las mediciones de superficie inestable/ojos cerrados (SI/OC), para ambos grupos (3,32 m/s para las personas con DM versus 1,96 m/s para las personas sin DM, p0,009) lo que demuestra lo mucho que se desplaza el centro de presión en posición estática.
Las figuras 1 y 2 muestran el gráfico de dos variables evaluadas mediante posturografía en personas mayores con el diagnóstico de DM y sin DM, que están alteradas en la prueba.
El promedio de la velocidad de oscilación del centro de presión evaluado mediante posturografía en superficie estable con ojos cerrados es significativamente inferior en personas sin diagnóstico de DM (p= 0,043).
El promedio de la velocidad de oscilación del centro de presión evaluado mediante posturografía en superficie inestable con ojos cerrados es significativamente superior en personas con diagnóstico de DM (p= 0,009). Además, el rango de resultados en esta prueba de la posturografía es mayor en las personas con DM (0,61 m/s a 7,79 m/s), en personas que no presentaron diagnóstico de DM el rango de respuesta es menor (0,56 m/s a 4,52 m/s).
Tabla 1. Características epidemiológicas de pacientes incluidos en estudio.
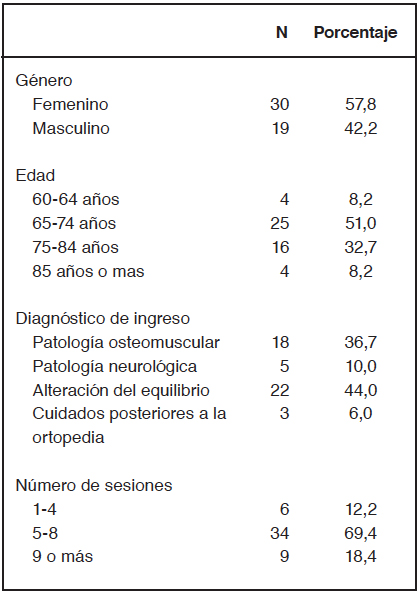
Tabla 2. Resultados de posturografía personas con y sin diabetes mellitus (DM).
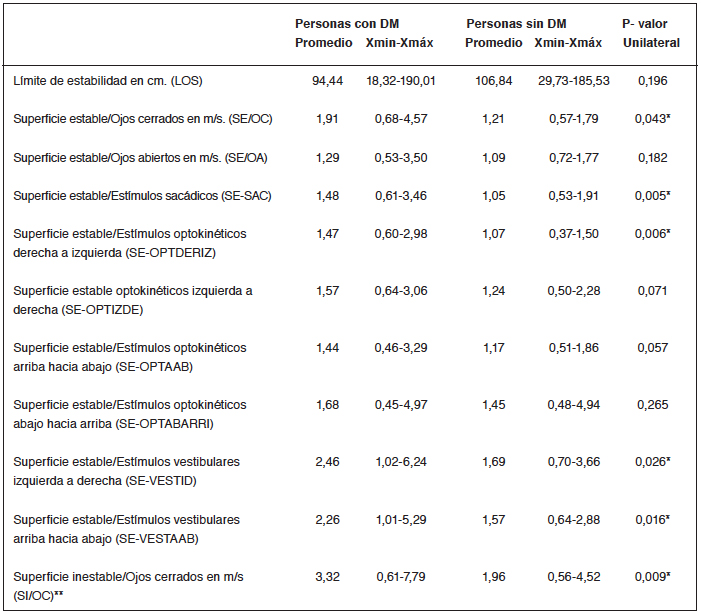
*Diferencias unilaterales significativas.
**Dos pacientes (uno con DM y uno sin DM), no se pudieron incluir en el análisis, por no tener resultado numérico, al no poder completar la
prueba por sintomatología vestibular.
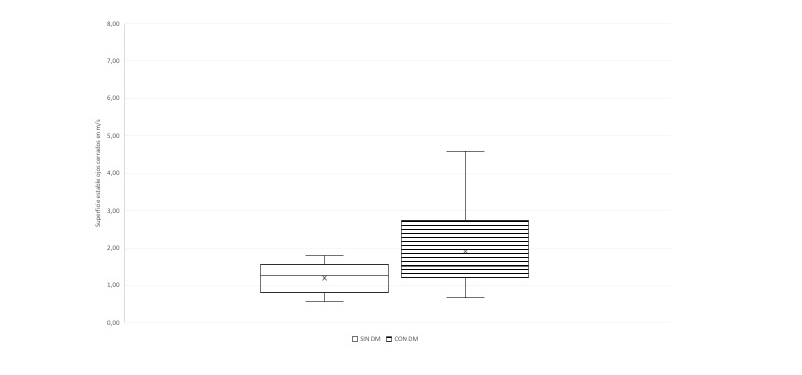
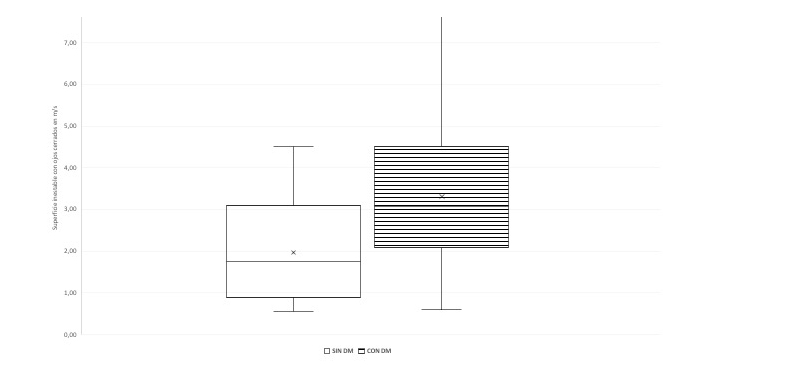 Figura 2: Gráfico Velocidad de oscilación en Superficie inestable/Ojos cerrados (m/s) de personas mayores con y sin diabetes mellitus.
Figura 2: Gráfico Velocidad de oscilación en Superficie inestable/Ojos cerrados (m/s) de personas mayores con y sin diabetes mellitus.
Discusión
La presencia de polineuropatía diabética está relacionada con el tiempo de evolución del diagnóstico de DM, igual que lo menciona la literatura. Las personas mayores que se incorporaron al estudio tienen independencia en su funcionalidad evaluado mediante el Índice de Barthel, sin requerimiento de ayuda técnica para la movilidad. Los pacientes que utilizaban ayuda técnica para la marcha tenían diagnóstico de DM en su mayoría, no mencionada esta variable en otros estudios de evaluación de realidad virtual.
Las personas con DM presentan menores cifras, en los resultados de la evaluación del Límite de Estabilidad que las personas sin diagnóstico de DM, a su vez se evidencia que presentan mayor velocidad de oscilación en todas las evaluaciones de la posturografía, mayormente en las superficies inestables; pero este resultado no se pudo relacionar con la presencia del diagnóstico clínico de polineuropatía diabética, a diferencia de otros estudios que mencionan que la evaluación de posturografía en personas con polineuropatía diabética presentaban alteración en sus mediciones15.
Al hacer el análisis entre la velocidad de oscilación de los dos grupos se observa una diferencia estadísticamente significativa, por lo que se acepta la hipótesis que los pacientes con diagnóstico de DM tienen un desempeño diferente en la posturografía en comparación con pacientes sin diagnóstico de DM, estando de acuerdo con otros estudios de la literatura13, siendo esta diferencia objetivable en uno de los comandos de la prueba diagnóstica como es la velocidad de oscilación en superficie inestable con ojos cerrados.
Una de las fortalezas del estudio, son los resultados en esta población específica, que en la literatura no está caracterizada con elementos de la posturografía, aunque existen estudios con población adulta mayor o personas con DM, pero no ambas características.
Si bien la posturografía no está en todos los centros de atención a nivel nacional, tiene la ventaja de realizar una determinación precisa de las alteraciones del balance y sus componentes, con una confiabilidad Inter evaluador al otorgar un informe que pueden leer e interpretar los clínicos que realicen la intervención terapéutica. En términos de debilidad el estudio plantea una población pequeña, lo que se basa en los criterios de inclusión y exclusión del equipo, así como la necesidad de equipamiento y personas capacitado, con un nivel de inversión inicial para realizarlo.
Conclusión
Gracias a la posturografía se obtienen datos relevantes objetivos, siendo una herramienta para medir el balance estático del paciente, otorgando un análisis concreto para poder plantear objetivos de tratamiento. Se puede medir al ingreso y egreso de terapia, emitiendo un informe detallado al equipo de tratamiento, pudiendo registrarse la progresión de la alteración del equilibrio en el tiempo. Las pruebas alteradas en la posturografía que involucran estímulos sacádicos o vestibulares se pueden extrapolar a eventos de la vida cotidiana como son estímulos visuales al pasar los vagones del metro en una estación, o la deambulación en terreno disparejo como son los pisos de grava. Esta alteración en las pruebas entrega información valiosa para el profesional de rehabilitación, generando posibilidades terapéuticas individualizadas en relación con las alteraciones, para así evitar complicaciones clínicas graves como son las caídas.
Referencias
- Ko S, Stenholm S. Ferrucci, L. Characteristic gait patterns in older adults with obesity Results from the Baltimore Longitudinal Study of Aging. J Biomech. 2010; 43(6): 1104-1110. doi: 10.1016/j.jbiomech.2009.12.004. Epub 2010 Jan 18. PMID: 20080238; PMCID: PMC2849896.
- Allet, L. (2009) Gait and balance characteristics in patients with diabetes type 2: Evaluation and treatment efficacy. Doctoral Thesis, Maastricht University. Datawyse / Universitaire Pers Maas tricht. https://doi.org/10.26481/ dis.20091216la. Disponible en https://cris.maastrichtuniversity.nl/ws/ portalfiles/portal/1559979/guid-c110e48f-a4df-4cbd-98fe-6bb246cf0571- ASSET1.0.pdf
- Guzmán E. (2015) Alteraciones de la marcha y el equilibrio en adultos mayores con diagnóstico de diabetes tipo 2 e hipertensión arterial. Universidad autónoma de Nuevo León. Tesis de Maestría Julio 2015. Recuperado el 21 de febrero de 2024. Disponible en http://eprints.uanl. mx/9489/1/1080214916.pdf
- Ko SU, Stenholm S, Chia CW, Simonsick EM, Ferrucci L. Gait pattern alterations in older adults associated with type 2 diabetes in the absence of peripheral neuropathy--results from the Baltimore Longitudinal Study of Aging. Gait Posture. 2011; 34(4): 548-552. doi: 10.1016/j.gaitpost.2011.07.014. Epub 2011 Aug 27. PMID: 21873064; PMCID: PMC3189271.
- BRU. Unidad de Rehabilitación de Equilibrio. Manual del Usuario. Versión 1.0.7. Versión Software: 3.0 Uruguay: Medica: 2006; 101p. Brochure disponible en http://www.signalmed.cl/files/PDF/BRU_Brochure_415-425_08-10-12_ ES_v3.pdf
- Monteiro SR, Ganança MM, Ganança FF, Ganança CF, Caovilla HH. Balance Rehabilitation Unit (BRU™) posturography in benign paroxysmal positional vertigo. Braz J Otorhinolaryngol. 2012; 78(3):98-104
- Suárez H, Suárez A, Lavinsky L. Postural adaptation in elderly patients with instability and risk of falling after balance training using a virtual -reality system. Int Tinnitus J. 2006; 12(1): 41-44. PMID: 17147038.
- Antigual F, Palma D. Balance estático en pacientes diabéticos tipo 2 con y sin polineuropatía diabética adscritos al CESFAM “Dr Jorge Sabat” Valdivia, 2011. Disponible en http://cybertesis.uach.cl/tesis/uach/2011/ fma629b/doc/fma629b.pdf
- Gatica RV, Elgueta CE, Vidal SC, Cantin LM, Fuentealba AJ. Impacto del entrenamiento del balance a través de realidad virtual en una población de adultos mayores. Int. J. Morphol. 2010: 28(1): 303-308.
- Tinetti ME, Williams TF, Mayewski R. Fall risk index for elderly patients based on number of chronic disabilities. Am J Med. 1986; 80(3): 429-434. doi: 10.1016/0002-9343(86)90717-5. PMID: 3953620.
- Carballo-Rodríguez A, Gómez-Salgado J, Casado-Verdejo I, Ordas B, Fernández D. Estudio de prevalencia y perfil de caídas en ancianos institucionalizados. Gerokomos. 2018; 29(3): 110-116.
- Ministerio de Salud. Subsecretaria de Salud Pública. Actualización Manual de Geriatría para médicos 2019. Recuperado en 21 de febrero de 2024 de https://www.minsal.cl/wp-content/uploads/2019/08/2019.08.13_MANUALDE- GERIATRIA-PARA-MEDICOS.pdf
- Vicente Herrero M, Delgado Bueno S, Bandrés Moyá F, Ramírez Iñiguez de la Torre M y Capdevila García L. Valoración del dolor. revisión comparativa de escalas y cuestionarios. Rev Soc Esp Dolor. 2018; 25(4): 228-236.
- Pardo C, Muñoz T, Chamorro C. Monitorización del dolor: Recomendaciones del grupo de trabajo de analgesia y sedación de la SEMICYUC. Medicina Intensiva, 30(8), 379-385. Recuperado en 08 de marzo de 2024, de http://scielo. isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912006000800004&ln g=es&tlng=es.
- Azevedo Pinheiro H, Coelho Vilaça K, Azevedo Carvalho G. Postural stability, risk of falls and fear of falling in elderly with diabetic neuropathy who do therapeutic exercises. Fisioter Pesq. 2014; 21(2): 127-132.